Permet de se faire rapidement une idée objective de l’état physiologique du patient,
et leur anomalie peut orienter vers des situations pathologiques ou amener à réaliser des examens complémentaires pour affirmer ou infirmer un diagnostic !
D’où l’importance d’une mesure précise et fiable et de connaître les normes ainsi que la signification des variations par rapport aux normes
Doit être un réflexe, dès que le patient se plaint de faiblesse, de vertige, de malaise, de difficultés à respirer ou toute autre plainte …
Permet de gagner du temps dans la prise en charge d’une éventuelle urgence, de montrer au patient (et à sa famille) qu’on a pris au sérieux son problème (et de désamorcer toute situation conflictuelle) car de nos jours les patients (et leurs familles) sont de plus en plus exigeants et font plus confiance aux appareils qu’aux professionnels de santé !
Plan
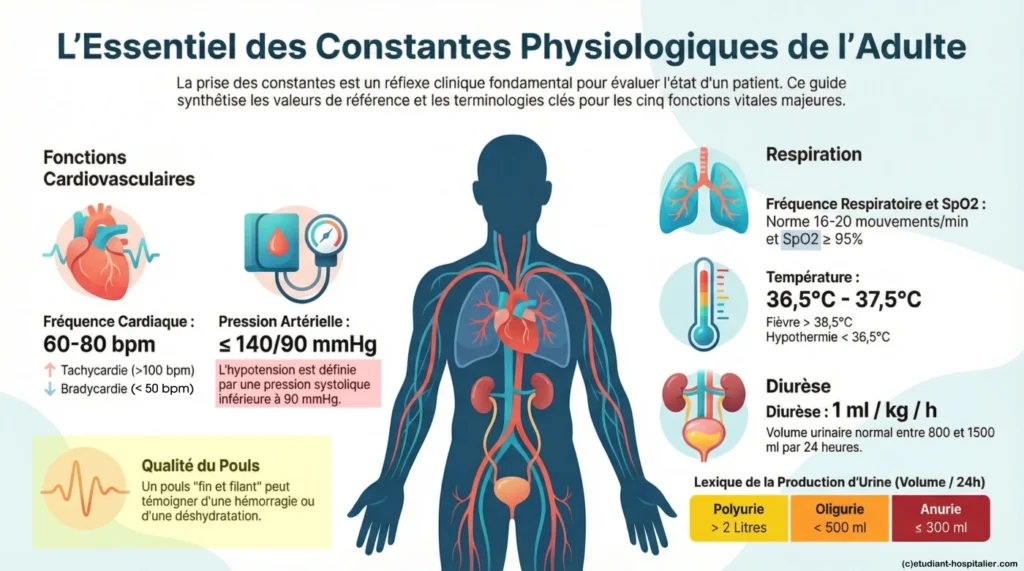
1. Fréquence cardiaque (FC) / pouls
(chez l’adulte au repos)
Au repos, que l’on peut compter grâce au stéthoscope en auscultant les bruits du cœur
sur un des foyers cardiaques, généralement le Foyer Mitral (5e espace intercostal gauche sur la ligne mamelonnaire)
On peut aussi trouver la fréquence cardiaque (FC) affichée sur moniteur (scope) à côté du tracé ECG (que l’appareil enregistre grâce aux électrodes appliquées sur le patient), sur un saturomètre ou sur un tensiomètre automatique
On parle de tachycardie si FC > 100 /min
(au delà de 120 battement/min on peut suspecter une anémie si pas de problème cardiaque connu) et ne pas perdre de vue chez le sujet âgé que la FC critique = 220 – âge
… et de bradycardie si FC < 60 / min.
(certains retiennent le seuil de 50 / min.)
On remarque que les sportifs et les sujets longilignes
ont tendance à avoir une FC plutôt basse.
La fièvre a tendance à ↑ FC
(20 battements / degré au dessus de 38°C)
Pouls
Valeurs habituelles = 60 à 80 pulsation / minute (chez l’adulte au repos). Les limites sont les mêmes que la fréquence cardiaque.
Le pouls est la pulsation perçue par la palpation à l’aide de l’index et du majeur* d’une artère superficielle qui témoigne de l’activité mécanique efficace du cœur.
On en déduit la fréquence cardiaque en comptant les pulsations sur une minute.
(quand les pulsations sont régulières on peut compter les pulsations sur 15″ et multiplier par 4
(*) jamais le pouce on risque de percevoir son propre pouls !
Avec un peu de pratique on peut aussi apprécier sa qualité
si le pouls est ample et bondissant il témoigne d’un bon remplissage vasculaire,
ou s’il est fin et filant il peut témoigner d’une hypovolémie (qui peut provenir d’une hémorragie ou d’une déshydratation)
Cette sensation se traduit sur la courbe de PA sanglante (qui est large quand le patient est bien rempli et étroite quand le patient est vide) ou sur la courbe pléthysmographique des oxymètres de pouls.
On distingue les pouls périphériques tels que :
* Le pouls radial, recherché pour surveiller l’activité cardiaque*.
… les pouls du membre inférieur (poplité, pédieux ou tibial postérieur) sont recherchés quand on suspecte un problème vasculaire, en post chirurgie vasculaire ou après cathétérisme artériel.
On peut aussi rechercher le pouls grâce à un saturomètre (qui donne en plus la SpO2)
(sa présence témoigne que le membre est perfusé ⇒ l’artère n’est pas totalement obstruée)
Et les pouls centraux (carotidiens ou fémoraux) que l’on peut encore palper en dessous de 70 mmHg de PA.
——-
(*) on peut palper un pouls radial jusqu’à 70 mmHg, en dessous on ne peut le percevoir que sur les gros troncs artériels (carotides ou fémorales)



≤ 140/90 mmHg pour un adulte au repos
Selon l’OMS une PA > 140/90 mmHg ⇒ hypertension artérielle (HTA) mais une seule mesure ne suffit pas pour porter le diagnostic d’HTA (il existe d’autres critères cités plus loin pour affirmer ce diagnostic).

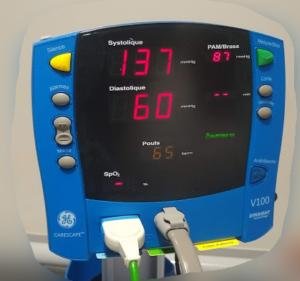
Comme on le voit sur l’affichage du tensiomètre automatique, quant on mesure la Tension Artérielle (TA) on mesure deux valeurs :
La systolique = 132 mmHg dans cet exemple
La diastolique = 78 mmHg dans cet exemple
et chacune de ces valeurs a son importance.
Bien qu’on accorde plus d’importance à la Pression Artérielle Systolique (la PA maximale), il ne faut pas oublier la Pression Artérielle Diastolique (= minimale). Sa valeur est critique pour la perfusion coronaire.
Valeurs habituelles = 60 – 80 mmHg
* HTA diastolique si PAD > 90 ;
* une PAD < 60 peut être acceptée si PAM > 65.
Avec PAM = (PAS + 2 PAD)/3
PA nocturnes < PA journée (de 10 à 20%)
(le 120 mmHg de jour peut arriver à 96 mmHg la nuit)
Devant une valeur anormale de la pression artérielle reprendre la mesure dans de bonnes conditions (patient au repos, allongé sur le dos ou assis, repère du brassard en regard de l’artère, brassard de la bonne taille) et changer de bras.
Pour des pressions trop basses allonger le patient et s’arranger à lui lever les jambes et si la pression est trop élevée recueillir des signes d’intolérance de ce pic d’HTA (céphalées, flou visuel, douleur thoracique …) et avertir le médecin.
Noter qu’en cas d’AVC hémorragique l’objectif de PA se situe à 140 – 145 mmHg au maximum et en cas d’AVC ischémique l’objectif de PA systolique est très élevé = 220 mmHg (pour essayer de forcer l’obstacle et permettre de mieux irriguer les zones ischémiées) → voir la page sur les ACSOS (Agressions Cérébrales Secondaires d’Origine Systémiques).
pour parler d’HTA il faut :
– Effectuer des mesures répétées de PA qui doivent êtres anormales (+/- confirmation avec MAPA),
– faire un bilan d’atteinte des organes cibles (rein, cœur, œil, ± carotides…)
– identifier le stade de l’HTA (en fonction des valeurs de la PA)
– évaluer le risque cardiovasculaire global
Classification des HTA
Pour plus de détails sur l’HTA consulter le PDF suivant …
Et en dessous de 90 mmHg …
ou une PA systolique < 30 mmHg des valeurs habituelles pour le patient (chez un patient hypertendu qui a une TA habituellement = 160 mmHg une valeur de 130 mmHg ⇔ hypo TA)
… de PA systolique on parle d’hypotension artérielle et il faudrait penser aux états de choc
Hypotension orthostatique : est définie par une ↓ PA ≥ 20 mmHg de la PASystolique (ou ≥ 10 mmHg de la PA diastolique ) dans les 3 minutes suivant le passage de la position couchée à la position debout (± vertiges …)
⇒ risque de chute chez le sujet âgé +++
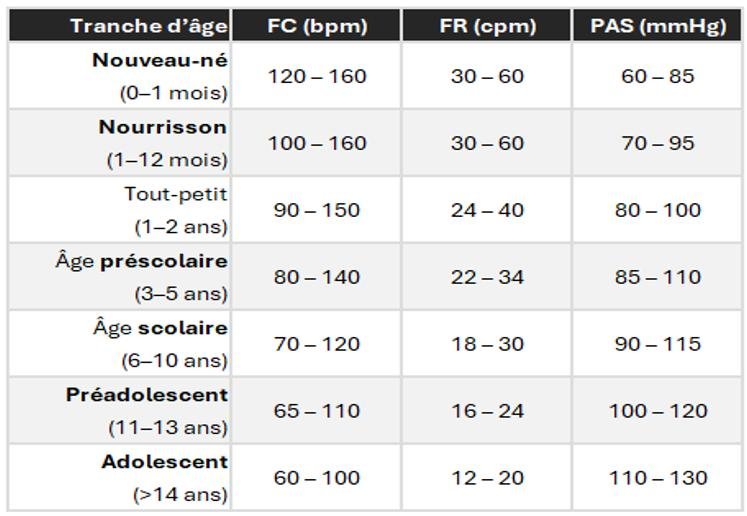
La PA systolique peut être < 100 mmHg jusqu’à 14 ans
(à cet âge, la PAS est comprise entre 90 et 120 mmHg)
(cliquer sur tableau)
Pour le Diagnostic de l’HTA chez l’enfant
Il existe des courbes en fonction de la taille
Pour avoir un repère simple, à partir de 1 an, on peut appliquer la règle des percentiles pour la TA et on peut parler d’hypotension quand la TA ≤ 5e percentile[1] ≈ 70 + (2 × âge en années) mmHg.
Ex : pour un enfant de 3 ans on parle d’hypotension si PAS < 70 + 2×3 = 76 mmHg
[1] Valeur qui correspond statistiquement à moins de 5% de la population pédiatrique
On remarque que FR et FC diminuent avec l’âge pendant que la PAS augmente pour rejoindre les valeurs adultes




On parle d’hypothermie en dessous de 36,5°C
Signification :
- Patient exposé au froid ou
- signe de septicémie à BGN
(selon le contexte clinique)
On parle de fièvre au dessus de 38,5°C (38,2° C pour certains)
à différencier de l’hyperthermie = T > 38,5° dont l’origine est une exposition solaire prolongée ou ↑ T° ambiante (canicule) ou effort intense, dans ce cas il ne s’agit pas d’un décalage du point de régulation de la température il s’agit d’un dépassement des capacités de régulation de l’organisme et ne présume pas d’une origine infectieuse. On peut aussi citer le cas de l’hyperthermie maligne qui est d’origine médicamenteuse.
Quand on parle de fièvre on peut être amené à réaliser des prélèvements bactériologiques pour documenter l’origine infectieuse de cette température :
Hémocultures, ECBC, LCR, ECBU
(permettant d’isoler l’agent infectieux et de faire son antibiogramme) on peut aussi rechercher des agents infectieux viraux notamment respiratoires comme les PCR
… ou des bilans biologiques à la recherche d’un
syndrome inflammatoire ( CRP > 5) qui a l’inconvénient d’être tardif et peu spécifique (élevé dans les affections inflammatoires ou rhumatismales), le dosage (renouvelé) de la PCT est plus spécifique des infections d’origine bactérienne (et sa cinétique est plus précoce) ou
infectieux (GB > 10 000 élément / mm3) biologique.
L’interprétation de la valeur de la température dépends du site de mesure
- La température rectale, est un bon reflet des variations lentes de la température centrale (non influencée par les facteurs externes).
Risques infectieux et traumatiques - La température buccale (moins de risques infectieux) reflète plus fidèlement la température centrale mais elle est sensible à l’ingestion de boissons, ainsi qu’à la température de l’air ambiant.
- La température tympanique est la méthode de choix car sa valeur est très proche de la température centrale mais attention à la bonne orientation de la sonde.
- Les températures axillaire et frontale sont des méthodes accessoires (fiabilité approximative).
L’utilisation des thermomètres tympaniques a tendance à se généraliser à l’hôpital du fait de la rapidité de la mesure et du fait que sa valeur est très proche de la température centrale.
(mais attention à la bonne orientation de la sonde).
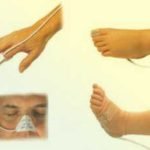
Comme le conduit auditif est ± coudé selon les personnes,
il faut parfois tirer l’oreille vers le haut pour réduire le coude
et permettre de positionner la sonde du thermomètre auriculaire face à la membrane tympanique
(cf image ci-dessous).
4. Fréquence respiratoire (FR) / SpO2
(20 / min chez l’enfant et 30 / min chez le nourrisson)
On parle de polypnée au delà de 20 / min. (chez l’adulte)
Et de bradypnée en dessous de 12 / min.
On compte les mouvements respiratoires en observant le thorax, parfois on peut poser la main sur l’abdomen si les mouvements du thorax ne sont pas amples.
On peut aussi la monitorer grâce aux électrodes d’un scope ECG, certains dispositifs de mesure multi-paramètres actuels peuvent donner la fréquence respiratoire en intégrant le signal de la courbe pléthysmographique.
(SpO2 ≈ SaO2 ≠ PaO2)
(SaO2 = Saturation artérielle en oxygène et PaO2 = Pression artérielle en oxygène) ce sont des valeurs données par la gazométrie (+++)
Norme SpO2 ≥ 95%
(Les dispositifs actuels donnent une estimation précise de la SaO2 au dessus de 80%).
Pour un insuffisant respiratoire chronique les objectifs de SpO2 sont plus modestes (entre 88% et 92%).
Les valeurs données par ces dispositifs ne sont valides que si l’index de perfusion (souvent noté PI) est > 0,3
en dessous de 0,3 il ne faut pas les prendre en considération, c’est la clinique qui prime.
En cas de vasoconstriction périphérique (due au froid ou à l’usage de vasoconstricteur ou à un syndrome de Raynaud …) on ne peut pas avoir de mesure fiable au doigt, dans ces cas on pourrait essayer de placer un capteur de SpO2 au niveau de l’oreille (à condition qu’il soit adapté).
L’injection de certaines substances (bleu de méthylène) peut fausser la mesure et donner une SpO2 artificiellement basse.
La relation entre la SaO2 (≈ SpO2) et la PaO2 n’est pas linéaire
Elle suit une courbe sigmoïde (dite de Barcroft)

Courbe de dissociation de l’Hb
(MOOC comprendre la respiration UCL)
Plus d’infos concernant la courbe
de dissociation de l’Hb sur cette vidéo
Pour une PaO2= 91 mmHg la SaO2 = 97 %.
C’est la partie plate de la courbe, la SaO2 n’augmente presque plus malgré de grandes augmentations de la PaO2.
L’hyperoxie n’est donc pas détectée par l’oxymètre de pouls.
⇒ Chez le nouveau né la SpO2 doit rester ≤ 97%
(risque de cécité par fibroplasie rétrolentale en cas d’utilisation de fortes concentrations d’oxygène sans surveillance).
De même, une chute de la PaO2 de 90 à 60 mmHg (30 points) n’entraîne qu’une chute de 7 % de la SaO2.
Comme on se situe toujours dans une partie à faible pente de la courbe,
Formule qui donne la valeur de PaO2 normale adaptée à l’âge : PaO2 = 102 – (0,3 x âge)
En remplaçant l’âge par 90 on trouve PaO2 = 78 mmHg (qu’on mesure avec la gazo).
Il existe une autre formule : PaO2 attendue ≈ 105 – âge / 2.
Exemples de PaO2 attendues en fonction de l’âge : pour 20 ans ≈ 95 mmHg et pour 80 ans ≈ 65 mmHg.
SpO2 < 90% ⇔ PaO2 < 60 mmHg
PaO2 < 60 mmHg ⇒ insuffisance respiratoire
5. Diurèse
La diurèse désigne le volume de la sécrétion urinaire sur 24 h
Généralement = 800 à 1500 ml/jour
(environ 1 ml / kg / jour,
soit 1440 ml / 24 h pour un adulte de 60 kg
ou 60 ml / h)
Polyurie = diurèse > 2 L / jour
(souvent retrouvée en cas de potomanie, de traitement diurétique, de diabète…)
Oligurie = diurèse < 500 ml / jour.
Anurie = diurèse ≤ 300 ml / jour
Énurésie : incontinence nocturne
Dysurie = difficulté à uriner
Pollakiurie = miction fréquente mais peu abondante.



















Vous devez être connecté pour poster un commentaire.