
Petite vidéo de la Fédération Française des diabétiques (FFD) qui présente les diabètes de type 1 et 2 ainsi que leurs principaux traitements d’une façon ludique et rapide (< 11 minutes).
Classification des médicaments du diabète
Les médicaments du diabète sont un groupe de médicament très hétérogène et aux mécanismes d’action divers.
Ils se répartissent classiquement en insulines
(injections sous-cutanés, injections pluri quotidiennes)
(pour suppléer à l’absence totale de celle-ci dans le cas de diabète de type 1 dit insulinodépendant)
et parfois pour des diabètes de type 2 (qui deviennent insulino-requérants) après une ± longue évolution
et pour le diabète de type 2 (dit non insulinodépendant) en médicaments buvables,
(sauf les agonistes du GLP-1 = injection sous cutané hebdomadaire)
– insulinosécréteurs (sulfamides hypoglycémiants et glinides),
– améliorant l’utilisation du glucose = biguanides (metformine),
– ralentisseurs de l’absorption du glucose (inhibiteurs de l’alpha glucosidase)
– améliorant l’action de l’insuline (incrétines = Gliptines) et agonistes du GLP -1 (inj s/c)
– augmentant l’élimination urinaire du glucose (inhibiteurs du SGLT2)
Différents types d'insuline
Analogues de l’insuline
(lispro, asparte, glulisine)
Modifiées pour augmenter leur rapidité d’action mais leur effet est plus bref (3 à 4 heures au lieu de 6 à 8 heures pour l’insuline humaine)
Action (en sous-cutané) :
début = 15 minutes
durée = 3 à 5 h
Les analogues de l’insuline disponibles :
insuline lispro = HUMALOG® / LILLY
insuline lispro = LYUMJEV® / LILLY
= insuline Lispro + excipients qui permettent d’accélérer l’absorption
(décelable dans le sang dès la 1e minute de l’injection; pic d’action entre 1 et 3h ⇒ durée d’action semble plus courte).
Indication limitée à l’adulte.
= insuline prandiale (administrer entre zéro et deux minutes avant le début du repas, et possiblement jusqu’à 20 minutes après le début du repas)
insuline asparte = NovoRapid® / FIASP® (2017) L’insuline FIASP diffère par l’ajout de 2 excipients, le nicotinamide (délai d’action plus rapide) et l’arginine (stabilisateur), limitée à l’adulte. / NOVONORDISK
= insuline prandiale (administrer entre zéro et deux minutes avant le début du repas, et possiblement jusqu’à 20 minutes après le début du repas)
insuline glulisine = APIDRA® / SANOFI-AVENTIS
Utilisation :
– sont utilisées avant les repas ou pour éviter les hyperglycémies postprandiales (et corriger éventuellement les hyperglycémies préprandiales)
– Ne permettent pas de couvrir la journée ⇒ associer à une insuline lente (basale)
– Utilisable pour les pompes à insuline
– Voie IV possible
Insuline humaine
Fabriquée de nos jours par génie génétique : consiste en l’insertion d’un gène codant pour les chaînes A et B de l’insuline humaine dans l’ADN de bactéries (E. Coli pour le laboratoire SANOFI-AVENTIS) ou d’un champignon, (le Saccharomyces cerevisiae pour le laboratoire Novo Nordisk)
Utilisée en IV (délais et durée d’action plus courts) ou en s/c ou avec pompe à insuline
– Insuman® Rapid /Laboratoire Sanofi-Aventis
– Actrapid ® HM / laboratoire Novo Nordisk
Action
Début 20 à 30 minutes
Pic 2 à 4 heures
Durée 6 à 8 h
NPH Neutral Protamine Hagedorn
NPH INSULATARD® Laboratoire NovoNordisk / HUMINSULINE basal® Laboratoire LILLY
- Pic : 4 h et 8 h après l’administration.
- Durée d’action (10-16 h) (⇒ Administrer toutes les 12 h)
Indications spécifiques
Patients sous corticoïdes de courte durée d’action (p. ex. prednisone ; dans ce cas 1 injection par jour le matin) Insuline avec grande variabilité intra-individuelle. Comme elle est trouble, il convient de l’homogénéiser en roulant le stylo entre les mains puis en le retournant (environ 10)
Insuline détémir
(AMM à partir de 1 an)
Action :
- Début 2 heures
- Pic NON
- Durée 18 heures (⇒ administrer 1 à 2 x/jour ne couvre pas les 24 h)
LEVEMIR® du Laboratoire NOVONORDISK
Insuline Glargine
(AMM à partir de 2 an)
Action :
- Début 2 heures
- Pic NON
- Durée 24 heures
LANTUS® du laboratoire SANOFI-AVENTIS
ABASAGLAR® (biosimilaire LANTUS) du Laboratoire LILLY
TOUJEO®
= insuline glargine en triple concentration par rapport à LANTUS ou ABASAGLAR mais ne leur est pas bio équivalente sur le plan pharmacodynamique (nécessite un ajustement des doses souvent il faut près de 20% de TOUJEO en plus) et pharmacocinétique (profile plus plat et plus prolongé : 36 h)
Insuline dégludec TRESIBA®
(AMM à partir de 1 an)
Action
- Début 2 heures
- Durée 42 heures (cela n’empêche pas qu’on l’administre tous les jours)
Son avantage c’est son profile plat,
pas d’hypoglycémie 2 h après l’injection
ainsi que le fait que l’oubli d’une dose le soir jusqu’au matin a très peu de répercussions cliniques).
Comment tenir compte de l'insuline injectée
Le diabète de type 2 (DT2) ne survient pas brutalement.
Il est précédé d’une longue phase de prédiabète (± silencieuse) qui comporte :
- une glycémie à jeune entre 1.10 et 1.25 g/L
- Un tour de taille ≥ 102 cm chez l’homme, ou ≥ 88 cm chez la femme ;
-
une élévation de la PA (systolique ≥ 130 mmHg et/ou diastolique ≥ 85 mmHg) ;
- des triglycérides ≥ 1,50 g/l ;
-
un HDL-cholestérol < 0,40 g/l chez l’homme, < 0,50 g/l chez la femme.
qui sont des éléments du syndrome métabolique, se sont des signes qui doivent donner l’alerte !
Des mesures hygièno-diététiques appropriées (sport et régime alimentaire adapté) permettent d’éviter ou de retarder l’apparition d’un diabète et de réduire les risques cardiovasculaires +++
Dans le DNID la monothérapie (metformine) est la règle, après les règles hygièno-diétetiques (sport + régime alimentaire adapté).
Disponible sur Amazon
au format papier et e-book
« Vivre avec le diabète »
Tout ce qu’il faut savoir
pour éviter un diabète de type 2
ou maintenir
sa glycémie en équilibre
si on est diabétique
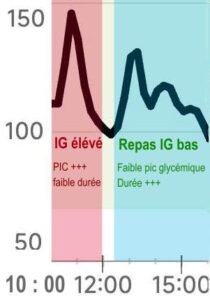
Vous allez apprendre à manger plus en limitant l’augmentation de la glycémie.
La figure du haut compare les valeurs du glucose interstitiel mesuré par un capteur de glycémie transcutané (freestyle libre2® ) obtenue après avoir mangé 1 seule madeleine (partie rouge, environ 14 g max) et après avoir mangé un repas complet IG bas avec comme bonus à la fin une crème renversée nappée de caramel* (partie bleu).
On déduit de cette courbe que manger une seule madeleine qui contient environs 14 g de glucides provoque une montée importante (1,5 g/L) et sur une courte durée (1/2 heure) et qu’un repas complet IG bas (même en ajoutant un bonus* à la fin) augmente moins (< 1,25 g/L) la glycémie sur une plus grande durée (3 heures).
(*) comporte environs 18 – 20 g de glucides!
Médicaments du diabète de type 2
Action anti-hyperglycémiante non hypoglycémiants
Metformine (GLUCOPHAGE CP 500, 850 et 1000 mg)
La metformine est un biguanide possédant des effets antihyperglycémiants, réduisant la glycémie basale et postprandiale.
Ne stimule pas la sécrétion d’insuline
⇒ ne provoque pas d’hypoglycémie.
Niveaux d’action :
au niveau hépatique en ↓ production de glucose,
en inhibant la néoglucogenèse et la glycogénolyse ;
au niveau musculaire, ↑sensibilité à l’insuline, en favorisant la captation et l’utilisation périphérique du glucose ;
au niveau intestinal, en retardant l’absorption du glucose.
Stimule la synthèse intracellulaire du glycogène, en agissant sur la glycogène-synthase.
↑ capacité de transport de tous les types de transporteurs membranaires du glucose (GLUTs) connus à ce jour.
insulinosécréteurs ⇒ peuvent provoquer des hypoglycémies
Sulfamides hypoglycémiants
Glibenclamide (DAONIL® cp 5 mg)
Sulfonyluré de 2e G à demi-vie courte.
Provoque une majoration de la réponse insulinotrope postprandiale.
Gliclazide (DIAMICRON® cp 30 mg)
Restaure le pic précoce d’insulinosécrétion et augmente la seconde phase d’insulinosécrétion + propriétés hémo-vasculaires (diminue les micro thromboses)
Glimépiride (AMAREL® cp 1 à 4 mg)
Glipizide (OZIDIA® cp 5 ou 10 mg)
Sulfonylurée de 2e G à demi-vie courte. Majoration de la réponse insulinotrope postprandiale.
Glinides
Répaglinide (NOVONORM )
= sécrétagogue oral à action rapide qui abaisse fortement la glycémie
en stimulant la sécrétion d’insuline par le pancréas,
(dépend du bon fonctionnement des cellules ß des îlots pancréatiques).
Retardent l’absorption des glucides après les repas
⇒ ↓ glycémie après les repas ⇒ non hypoglycémiants
Acarbose ou GLUCOR cp 50 ou 100 mg
Pseudotétrasaccharide d’origine microbienne qui agit par inhibition compétitive des alpha-glucosidases (au niveau intestinal). Il diminue la dégradation des carbohydrates en monosaccharides absorbables. Diminue l’hyperglycémie postprandiale.
Miglitol (DIASTABOL® CP 50 ou 100 mg)
= inhibiteur réversible des alpha-glucosidases intestinales. Ralenti la digestion des hydrates de carbone complexes en monosaccharides absorbables au niveau de l’intestin grêle. Réduit l’hyperglycémie postprandiale.
La prise de médicaments inhibant la dégradation du GLP-1 (glucagon-like peptide-1, qui est une hormone sécrétée par les cellules intestinales en réponse à un repas et fait partie des hormones de la satiété) grâce au blocage de l’enzyme DPP-4 ou l’injection d’un analogue du GLP-1 résistant à la DPP-4 permet l’amélioration de la réponse insulinique postprandiale des diabétiques.
Inhibiteurs de la DPP-4 (Di-Peptidyl-Peptidase-4)
Les inhibiteurs de la DPP-4 : les gliptines (sitagliptine, vildagliptine, saxagliptine, linagliptine, alogliptine), qui inhibent le GLP-1 endogène permettent de prolonger son action.
Saxagliptine (ONGLYZA CP 5 mg)
= inhibiteur très puissant, sélectif, réversible et compétitif de la DPP-4 est efficace pendant 24 h.
Sitagliptine (JANUVIA cp 100 mg)
L’activité du GLP-1 et du GIP est limitée par l’enzyme DPP-4, qui hydrolyse rapidement les hormones incrétines en produits inactifs. La sitagliptine empêche l’hydrolyse des hormones incrétines par la DPP-4, d’où une augmentation des concentrations plasmatiques des formes actives du GLP-1 et du GIP.
En augmentant les taux d’incrétines actives, la libération d’insuline ↑ et celle du glucagon ↓ (d’une manière glucose dépendante.)
Vildagliptine (GALVUS cp 50 et 100 mg)
= inhibiteur puissant et sélectif de la DPP-4, amplifie l’effet incrétine sur les îlots de Langerhans.
Son administration ⇒ inhibition rapide et complète de l’activité de la DPP-4 ⇒ ↑ GLP-1 (Glucagon-Like Peptide 1) et du GIP (Glucose-dependent Insulinotropic Polypeptide).
Il améliore la sensibilité des cellules bêta au glucose, améliorant ainsi la sécrétion d’insuline glucose dépendante.
Agonistes du GLP-1
Indiqués chez les adultes pour le traitement du diabète de type 2 insuffisamment contrôlé en complément d’un régime alimentaire et d’une activité physique :
- en monothérapie, quand l’utilisation de la metformine est considérée comme inappropriée en raison d’une intolérance ou de contre-indications ;
- en association avec d’autres médicaments destinés au traitement du diabète.
Ne doivent pas être utilisés chez les patients présentant un diabète de type 1 ou une acidocétose diabétique.
Dulaglutide (TRULICITY®)
0,75 mg, 1,5 mg, 3 mg, 4,5 mg, solution injectable s/c
= médicament agoniste du récepteur du GLP-1 (Glucagon-like peptide-1) d’action prolongée (qui permet une administration hebdomadaire par injection sous-cutanée).
Il présente plusieurs effets bénéfiques sur le contrôle de la glycémie :
– Il stimule la sécrétion d’insuline par les cellules pancréatiques lorsque la glycémie est élevée.
– Il bloque la sécrétion excessive de glucagon chez les patients diabétiques de type 2, ce qui réduit la production de glucose par le foie.
– Il ralentit également la vidange de l’estomac.
Liraglutide (VICTOZA®)
Solution injectable SC à 6 mg/ml présentés sous forme de stylo jetables multidoses de 3 ml (boite de 2).
Peptide analogue au glucagon-1 humain (GLP-1) produit par la technique de l’ADN recombinant sur Saccharomyces cerevisiae, il possède un profil permettant son administration en une fois par jour car résistant au (DPP-4). Utilisation possible à partir de 10 ans et plus.
Sémaglutide (OZEMPIC®)
Peptide analogue au glucagon-1 humain (GLP-1) produit par la technique de l’ADN recombinant sur des cellules de Saccharomyces cerevisiae. En comparaison avec le GLP-1 natif, le sémaglutide a une demi-vie prolongée qui permet son administration s/c une fois par semaine.
Solution injectable à 0,25 mg, 0,5 mg et 1 mg
Présentation : Stylos préremplis jetables avec cartouches de 1,5 ml (dosages à 0,25 mg et 0,5 mg) ou 3 ml (dosage à 1 mg), plus 4 aiguilles NovoFine Plus à usage unique,
Boîtes unitaires (chaque stylo délivre 4 doses
Exénatide (BYDUREON®) Arrêt de commercialisation
(30/09/2022)
2 mg/0,65 ml pdre/solv p susp inj LP stylo prérempli
Stylo prérempli à double chambre contenant la poudre d’exénatide et du solvant dans une cartouche (avec aiguille + aiguille de rechange), boîte de 4 stylos unidoses.
Exénatide (BYETTA®) Arrêt de commercialisation
(29/11/2024)
5 µg, 10 µg, solution injectable
Solution injectable SC à 5 µg (limpide, incolore) : Cartouche en stylo injecteur prérempli jetable d’environ 1,2 mL (60 doses de 20 µL), boîte unitaire.
Solution injectable SC à 10 µg (limpide, incolore) : Cartouche en stylo injecteur prérempli jetable d’environ 2,4 mL (60 doses de 40 µL), boîte unitaire.
Les inhibiteurs du Sodium Glucose cotransporter type 2 aussi appelées gliflozines (à cause de leur structure chimique), augmentent l’élimination du glucose dans les urines.
Il s’agit d’une classe d’hypoglycémiants oraux commercialisés depuis 2015.
En France on trouve : la canagliflozine (INVOKANA®) 100 mg et 300 mg, la dapagliflozine 10 mg cp (FORXIGA®) et l’empagliflozine 10 mg cp et 25 mg cp (JARDIANCE®).
En plus du diabète les ISGLT2 sont aussi indiqués :
- Pour le traitement de l’insuffisance cardiaque chronique symptomatique.
- Pour le traitement de la maladie rénale chronique.
mais cette classe de médicaments est controversée …
… les inhibiteurs du SGLT2 espoirs et controverses
Les différentes classes d’antidiabétiques trouvent leurs indications en cas d’insuffisance de la monothérapie avec la metformine.
Le 1e choix est l’association d’un sulfamide hypoglycémiant à la metformine
En second choix :
- inhibiteur de l’alphaglucosidase ou
- inhibiteur de la DDP4 (gliptine) ou
- analogue du GLP1 (inj.) ou
- inhibiteur du SGLT2 (gliflozine), ou
- insulines.
→ Une activité physique intense (plus de 20 minutes) permet d’améliorer l’efficacité des médicaments du diabète pendant 2 jours.
→ L’alimentation IG bas permet de mieux équilibrer son diabète (ou même d’éviter l’apparition d’un diabète non insulinodépendant si on est dans la phase de prédiabète).
Mis à jour : février 2026
Articles en lien
Chaînes You Tube qui traitent du diabète
Pour ne pas être seul face à son diabète il existe de nombreuses chaînes de structures de soins approuvées par le ministère de la santé, des associations agrées mais aussi de particuliers diabétiques qui présentent leur expérience :
La chaîne de l’AJD (Aide aux jeunes diabétiques)
La Chaîne Diab Aide réalisée par les sœurs jumelles Anne & Elise dont le slogan est « On n’adapte pas sa vie au diabète, mais le diabète à sa vie ! »
La chaîne Type One Talks réalisée par Tom, diabétique de type 1 depuis +30 ans
La chaîne de la fédération française des diabétiques (FFD)
L’alimentation est un volet important dans le traitement du diabète ou plutôt de la vie avec un diabète
… tout ce qu’il faut savoir, grâce a des tutos et des vidéos !
Ce sont des chaînes à conseiller sans modération aux patients et à leurs familles
(et peut être même aux praticiens !)
Ressources Web sur les traitements du diabète
⇒ Comprendre les traitements du Diabète avec Oscar (vidéo pédagogique réalisée par la Fédération Française des Diabétiques).
⇒ Traitement par l’insuline sur le site de l’AJD (Aide aux Jeunes Diabétiques).
⇒ Plus d’informations sur les insulines sur le site Pharmaco médicale









Vous devez être connecté pour poster un commentaire.