Menu visuel des pages en lien avec la respiration
Cliquer sur l'image de la page qui vous intéresse
Drainage pleural
Le drainage pleural (le terme drainage thoracique est souvent utilisé abusivement à la place) est l’évacuation d’une collection liquidienne ou aérienne intra-pleurale, à l’aide d’un drain (tube souple) raccordé, le plus souvent, à un système antiretour ou d’aspiration.
Préparation du patient
Information ( ± prémédication) + installation (main derrière la tête)

Préparation du champ opératoire
(selon le site de drainage) :
- 2e EIC sur la ligne médio-claviculaire
(surtout pour les épanchements aériques) risque de cicatrice disgracieuse sur le devant du thorax. - 4e EIC sur la ligne axillaire moyenne
(plus pour les épanchements liquidiens) - Abord écho guidé
(EIC = espace intercostal)
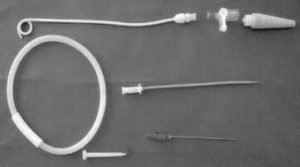
Matériel
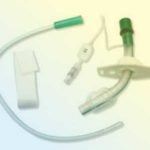
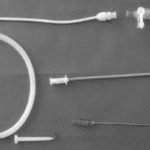
Drains (types)
Monod
(⇒ rajouter un trocart de Monod adapté à la taille du drain)
c’est le drain thoracique des chirurgiens (technique chirurgicale pour la mise en place)
(en général de 22 à 28 F)


Joly (« aiguille à tricoter ») c’est plus le drain des réa
(muni à l’intérieur d’un mandrin à bout mousse pour pouvoir l’introduire)
(en général 14 F ± 5 mm, pour les épanchements aériques)

Fuhrmann (« queue de cochon ») c’est plutôt le drain des pneumologues
(mis en place par la méthode de Seldinger)
Pour en savoir plus … Concernant les différentes modalités de mise en place des drainages thoraciques drainage thoracique – Reanimation-Vol18-N2-p163_169
Branchements
Le drain une fois inséré dans l’espace pleural doit être raccordé soit :
à un bocal d’aspiration
qui peut être laissé à l’air (déclive) ou mis en aspiration (vide mural ou appareil d’aspiration spécifiques)
ou bien raccordé à une valve antiretour (dite de « HEIMLICH »)
reliée à un sac collecteur pour le transport du patient ou pour lui permettre une certaine mobilité.
Bocal ± aspiration
Système de drainage à aspiration humide
Système nécessitant d’ajouter de l’eau stérile dans le bocal d’aspiration pour l’aspiration et le système antiretour.
Type THORA-SEAL®
Le branchement d’un bocal d’aspiration type THORA-SEAL® :
– peut être laissé à l’air
(une fois le bocal rempli d’eau jusqu’au niveau requis)
= mode siphonnage, sert uniquement de système antiretour ou
– peut être branché sur une aspiration (murale ou de transport) pour l’évacuation de l’épanchement pleural.
Attention à ne pas lever le bocal plus haut que le patient lors des transports!
(Risque de retour du liquide du bocal d’aspiration dans la plèvre, pour éviter ce problème il faut clamper le tuyau d’Argyle : pince à clamper sur compresses pour éviter d’abîmer le tuyau)
Système de drainage à aspiration sèche et joint sec (+++)
Ne nécessite pas d’eau pour le système antiretour,
on peut tout de même en rajouter pour quantifier (en notant le nombre de colonnes (de 1 à 7) qui bullent) l’importance de la fuite d’air dans les épanchement aériques
Type PLEUR-EVAC® SAHARA®

PLEUR-EVAC SAHARA
Sécurisé (même lors du renversement ou peut se trouver plus haut que le patient) par valve unidirectionnelle
(empêchant le retour du liquide vers le patient).

Image extraite du guide rapide d’utilisation du PLEUR-EVAC® SAHARA® (série S 1100),
du distributeur officiel TELEFLEX® MEDICAL.
Lien vers la vidéo expliquant le branchement et le changement de ce type de bocal, débute par la mise en place,
On peut aussi accéder à la page concerné du site US du distributeur
Ne pas confondre avec le PLEUR-EVAC® CACTUS® (série A 6000)
Qui est un modèle à aspiration sèche mais à joint (ou scellement) humide ⇒ nécessite de l’eau pour le système antiretour (une seringue préremplie d’eau stérile est incluse dans le set)
et doit donc rester constamment en dessous du niveau du thorax du patient lors du transport !
(il faut clamper le drain si l’on soulève le bocal au dessus du patient)
Lien vers la vidéo expliquant le branchement et le changement de ce type de bocal (dit « cartable » ou « valise »)
Lien vers la page concernée du site US du distributeur
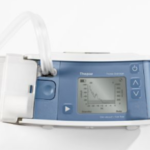
Système de drainage thoracique numérique autonome
Type Thopaz – Medela®

Sécurisant pour le patient (et le soignant) permettant un retour rapide à l’autonomie.
Valve + collecteur
Système de branchement
valve antiretour + sac collecteur
(à percer ! quand il s’agit d’un pneumothorax)
Surveillance
Lors de l’évacuation d’un pneumothorax le drain thoracique (plutôt le liquide du bocal) doit buller en discontinu (un bullage continu évoque une brèche pleuro-pulmonaire ou qu’un des œillets du drain est sorti sous le pansement au lieu d’être dans l’espace pleural ou qu’il y a des fuites dans les connexions).
S’il s’agit de l’évacuation d’un épanchement liquidien on doit surveiller le niveau de liquide dans le bocal.
(noter et mettre une marque chaque jours)
Changer le bocal 1 fois par semaine ou si plein au 3/4 (ou selon protocole du service)
Discuter du retrait du drain s’il ne donne plus (volume < 100 ml / jour ou 12h, selon les équipes)
Le niveau du liquide oscille d’une manière synchrone avec les mouvements respiratoires.
Si le niveau n’oscille plus,
cela peut indiquer que le drain est exclu :
⇒ obstruction des œillets avec de la fibrine (le drain n’assure plus sa fonction),
⇒ que le poumon est revenu à la paroi ou
⇒ que l’épanchement s’est tari.
Retrait
- Absence de bullage et ré-expansion pulmonaire sur la radiographie pulmonaire de contrôle (pour les épanchements aériques)
- Volume de sécrétions < 100 mL / 12 h ou 24 h (selon les équipes) pour les épanchements liquidiens.
- Ou quand le drain est exclu (pas d’oscillations lors de la ventilation et un volume de sécrétions drainées nul).
Certains réalisent une épreuve de clampage avant le retrait du drain :
Clampage pendant 12 ou 24h puis contrôle de la radiographie thoracique pour être sûr qu’il n’y a pas de récidive de l’épanchement pleural.
En postopératoire, l’avis du chirurgien est requis
Sur prescription médicale,
sous aspiration continue pour éviter l’apparition d’un emphysème sous-cutané et par deux opérateurs (asepsie).
Lors d’une expiration forcée (patient en ventilation spontanée) ou fin d’inspiration ± pause inspiratoire (patient en ventilation mécanique).
La fermeture cutanée doit être réalisée immédiatement lors de l’extraction du drain (tirer sur les files de la bourse pour refermer l’orifice).
Si pas de fil de bourse, fermer par un point en U (point de Donati)
Nettoyage antiseptique de la plaie puis application de Bétadine® gel (ou de vaseline stérile) puis pansement.
1 IDE + 1 médecin (pour les sutures)
Cas de la pneumonectomie
Ne pas mettre en aspiration un drain de pneumonectomie
car risque de déviation importante du médiastin du côté de l’intervention
⇒ mort subite par plicature de la Veine Cave Inférieure VCI .
Il doit être impérativement en siphonnage !
Le drainage quand il est institué (durée < 48 heures) permet de :
– diagnostiquer un saignement postopératoire et
– d’empêcher une accumulation de liquide dans la cavité de pneumonectomie
(ce qui risquerait de faire dévier le médiastin du côté opposé à l’intervention et comprimer le poumon restant.)
Pour plus de détails vous pourrez consulter cet excellent document du CHU de ROUEN
(pdf de 22 pages, dont 8 pages de références)



















Vous devez être connecté pour poster un commentaire.