Plan
Notion de chariot d’urgence
Le Chariot
Son contenu
. Drogues
. Matériels
. Emplacement
RCP
Notion de chariot d’urgence
Il s’agit d’un chariot qui doit contenir tout ce qu’il faut pour faire face à une urgence vitale.
Le chariot
- Est exclusivement dédié à l’urgence vitale
- Doit être accessible 24h/24
- Localisation signalée et connue de tous
- Doit être mobile, robuste et facile à entretenir.
- Comporte des tiroirs avec un dispositif de fermeture que l’on peut sceller.
- Une check-list des produits qu’il doit contenir (pour permettre une vérification périodique) des produits en qualité et en quantité + dates de péremption.
Un exemple type de la situation d'urgence vitale est l'arrêt cardio respiratoire (ACR)
Simulation du déroulement d’une Réanimation Cardio Pulmonaire de l’adulte en secteur de soins,
Réalisée par le CESU de ROUEN
Situation / emplacement
Dans un endroit facile d’accès et connu de tous
(et pas sous clef dans un bureau)
Entretien / vérification
La procédure de maintenance doit être écrite
(liste de contrôle jointe + scellés),
la traçabilité de la maintenance est consignée dans un registre.
1 fois / mois
(doit être scellé pour ne pas être vidé lors des situations ordinaires)
et si utilisé
(sous la responsabilité du cadre de service).
Il est important que tous les IDE du service tour à tour le recontrôlent pour se familiariser avec.
Contenu
Drogues d’urgence
Médicament (indication habituelle) utilisation
Adrénaline (arrêt cardiaque, choc allergique)
Éphédrine (hypotension)
Atropine (Bradycardie)
Dinitrate d’isosorbide (Hypertension)
Nicardipine (HTA)
Amiodarone (Trouble du rythme)
Lidocaïne (Trouble du rythme)
Furosémide (OAP sur HTA) utilisé pur en IVD jusqu’à 80 mg
Trinitrine IV et spray sublingual (Douleur thoracique / angor)
Sulfate de magnésium (crise d’éclampsie / torsade de pointe)
Ampoules de SGH 30% (hypoglycémies = 4 amp. / Adulte) ≅ 12 g de glucose
Clonazépam (crise convulsive)
ß2 mimétiques en spray et ampoules pour aérosol (crise d’asthme)
Respiration
Matériel pour assurer la respiration
Sonde nasale d’oxygène
Lunettes à oxygène
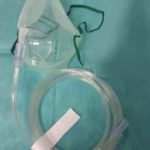
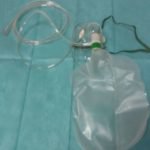
Masques à oxygène (simple et à haute concentration)
± masque pour aérosol
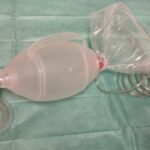
Masque pour ventilation au ballon (BAVU)
Tailles N° 1 – 2 – 3 – 4 – 5
Extrait vidéo qui montre comment tenir le masque et ventiler au BAVU
BAVU (Ballon Auto gonflable A Valve Unidirectionnelle) + ballon enrichisseur du mélange + raccord (à brancher sur l’oxygène)
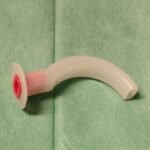
Canule de Guedel
2 – 3 – 4 – 5
(pour prévenir la chute de la langue, surtout lors de la ventilation au masque)
Tuyaux de connexion, raccords biconiques
Sonde (s) nasogastrique (s) + sac collecteur + seringue de 50 ml à embout conique.
Matériel pour dégager les voies aériennes supérieures
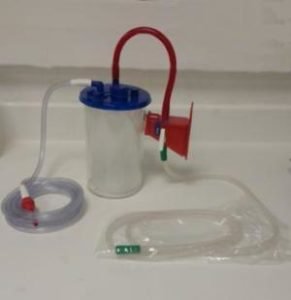
Set d’aspiration monté prêt à l’emploi + Sondes d’aspiration
Aspiration complète montée + mano d'aspiration
Débitmètre à oxygène de 30 litres
(les débitmètres standards arrivent à 15 litres)
Obus d’oxygène plein (200 bars) avec manodétendeur
(pour les services qui ne sont pas muni de prise murale d’oxygène)
Calcul de l’autonomie de l’obus
= contenu restant en oxygène
= Volume de l’obus × Pression en Bars
(5 litres x pression en bars)
soit au max 5 x 200 = 1000 litres
(= 66 minutes lors de l’utilisation du MHC au débit habituel de 15 litres / minutes)
de nouvelles bouteilles sont disponibles
et sont équipées d’un afficheur digital qui donne directement le volume restant en litres dans la bouteille
Intubation
L’intubation trachéale est indiquée dans les situations de détresses respiratoires (résistant aux moyens d’oxygénation usuels non invasifs),
détresse circulatoire (état de choc ou arrêt cardiocirculatoire) ainsi que les détresses neurologique (score de GLASGOW ≤ 8)
(à cause du risque de pneumopathie d’inhalation par diminution ou absence des réflexes de protection laryngés)
Nécessaire pour l’intubation :
laryngoscope, lame, sondes intubation et sa fixation…
Lame courbe (MACINTOSH)
(utilisée pour la technique d’intubation indirecte = la plus fréquente)
N° 1 – 2 – 3 – 4 – 5
Lame droite (Miller)
(utilisée pour la technique d’intubation directe en chargeant l’épiglotte)
(→ pour plus d’info voir techniques d’intubation)
Sondes d’intubations (2 de chaque diamètre)
+ Lac pour la fixation + Seringue (20 ou 50 ml pour gonflage du ballonnet)
± matériel pour intubation difficile (dépends du service)
Matériel pour intubation difficile
Mandrin d’Eschmann, peut être utilisé comme guide sonde pour augmenter la courbure de la sonde d’intubation et mieux la diriger lors de l’intubation ou seul puis enfiler la sonde d’intubation dessus une fois arrivé dans la trachée (sensation particulière au passage des anneaux de la trachée).
Mandrin de Cook appelé aussi échangeur de sonde, il est laissé en place lors de l’extubation si l’intubation a été difficile pour pouvoir réintuber sur guide en cas de problème après l’extubation.
Il permet aussi grâce à son raccord de ventiler au BAVU.
Masques laryngés
plus faciles à mettre en place qu’une sonde d’intubation (pas besoin de laryngoscope) et permettent une ventilation mécanique suffisante en attendant l’intubation.
AIRTRAQ® ou Vidéo-laryngoscope permettent d’intuber plus facilement qu’avec un laryngoscope.
disponibles en réanimation ou au bloc
Vidéo présentant l’utilisation de l’AIRTRAQ®
Il est à rappeler qu’il faut toujours lubrifier le dispositif ainsi que la sonde d’intubation
Actuellement il est aussi possible d’adapter une caméra à l’AIRTRAQ
Kit d’intubation rétrograde
Kit de trachéo + pince de LABORDE
Circulation
Nécessaire pour rétablir et surveiller la fonction circulatoire
Kt courts
16 – 18 – 20
Fixation pour kt (stéristrips®, tégaderm®, …)
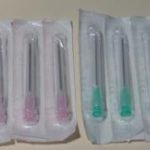
Aiguilles
Seringues (5 et 10 ml)
Tubulures de perfusion avec robinet
Solutés de perfusion
(sérum phy. colloïdes, SBI …)
Compresses stériles, solution antiseptique, garrot, champs adhésifs transparents, adhésif de fixation
Appareil à tension et stéthoscope
DSA
Plan dur (planche à masser)
pour réaliser un MCE sur le lit du patient
Réanimation Cardio Pulmonaire (RCP)
Supplément sur le MCE
Pour assurer un massage cardiaque externe
efficace et ininterrompu
il existe un dispositif automatisé
utilisé par les secouristes appelé le LUCAS®
Pour la sécurité
Boite de gants UU
+ gants stériles (2 pour chaque taille)
+ SHA
+ container à aiguilles (CAOPT)
+ sac DASRI
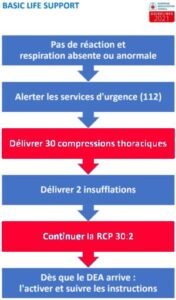
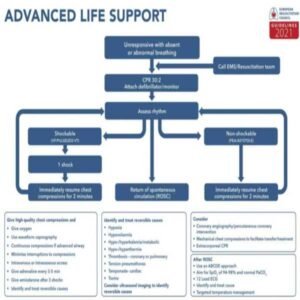
Algorithme de la Réanimation Cardio Respiratoire (RCP)
- Dépression 5 à 6 cm / 100 à 120 compression / min et autoriser une relaxation thoracique totale.
- Minimiser les interruptions
- Pas d’hyperventilation
- Changer de secouriste toutes les 2 minute
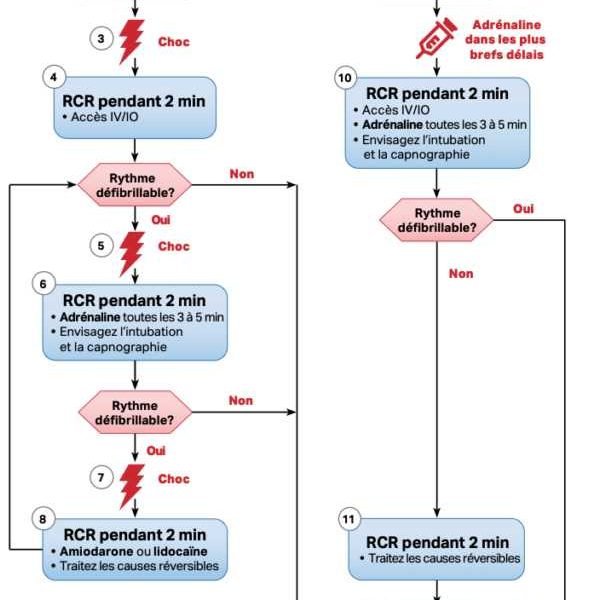
1 mg ADRENALINE IV (ou IO) toutes les 3 à 5 minutes
300 mg AMIODARONE IV (ou IO) en dose initiale puis 150 mg si nécessaire
ou 1 à 1,5 mg/kg lidocaïne puis 0,5 à 0,75 mg/kg
Capnographie (pour confirmer et surveiller le positionnement de la sonde d’intubation)

Dès que la sonde d’intubation est en place, démarrer la ventilation mécanique (FR = 10 / min) + MCE en continu
Hypovolémie
Hypoxie
lon Hydrogène (acidose)
Hypo-/ hyperkaliemie
Hypothermie
Pneumothorax sous Tension
Tamponnade cardiaque
Toxines
Thrombose pulmonaire
Thrombose coronaire
Réanimation Cardio respiratoire Avancée
Suite de la RCP en cas de Retours à la Circulation Spontanée (RCS)
Pour en savoir plus sur la RCP accédez aux directives 2021 de l’ERC
© AHA 2020 - Algorithme de l'arrêt cardiaque chez l'adulte
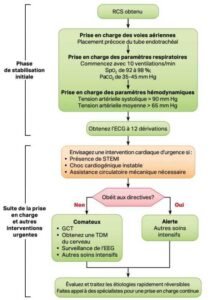
Phase de stabilisation Initiale
Capnographie à ondes ou capnométrie pour confirmer et surveiller le positionnement du tube endotrachéal.

Augmentez graduellement la FIO, pour une SpO2 = 92 à 98%; commencez avec 10 ventilations/min; augmentez graduellement à une PaCO2 de 35 à 45 mm Hg
Cristalloïde , vasopresseur (noradrénaline) ou inotrope (dobutamine) pour obtenir une tension artérielle systolique cible PAS > 90 mm Hg ou une tension artérielle moyenne PAM > 65 mm Hg
Suite de la prise en charge et autres interventions urgentes
Si STEMI, choc cardiogénique instable ou assistance mécanique nécessaire.
Si le patient n’obéit pas aux directives, commencer dès que possible; à une température de 32 à 36°C pendant 24 heures en utilisant un dispositif de refroidissement avec boucle de rétroaction.
- Surveillance continue de la température centrale (œsophage, rectum, vessie)
- Maintient de la normoxie, la normocapnie, et l’euglycémie
- Surveillance continue ou intermittente de l’électroencéphalogramme (EEG)
- Ventilation protectrice des poumons
(plus d’infos sur le site du conseil français de la réanimation cardio-respiratoire)
Mis à jours septembre 2025
Secourisme (Premiers Secours Civiques niveau 1)
Clip de l’AMS – CROIX BLANCHE
Résume la conduite à tenir
dans diverses situations d’urgence
(= résumé vidéo
des gestes qui sauvent)
y compris la RCP
Vous trouverez dans cette partie tout ce qu’il faut savoir pour organiser son travail, une méthode de lecture rapide, des info et des outils pour savoir comment tout mémoriser rapidement, comment prendre des notes, les bases du mind mapping …





























Vous devez être connecté pour poster un commentaire.