
Cliquer sur l'image de la page qui vous intéresse
La fonction respiratoire est une fonction vitale dont la suppléance peut être assurée par la ventilation mécanique.
Cette ventilation mécanique peut être non invasive grâce à l’utilisation d’un masque facial ou
invasive grâce à une sonde d’intubation, une canule de trachéotomie ou un masque laryngé.
… ont peut avoir recours à l’oxygénation extracorporelle (ECMO).
Ce sont les situations où l’échangeur pulmonaire est trop abîmé et ne peut plus assurer ses fonctions d’échange.
Sur cette page nous aborderons la ventilation mécanique invasive.
Quelques rappels
La respiration spontanée est une ventilation en pression négative, se sont les mouvements du diaphragme et de la cage thoracique qui créent une pression négative intrathoracique entraînant un appel d’air dans les poumons
La ventilation artificielle est par définition anti physiologique du fait qu’elle est en pression positive : un appareil insuffle de l’air dans les poumons, par l’intermédiaire d’un masque facial, laryngé, une sonde d’intubation ou une canule de trachéotomie.
Apporter l’oxygène
Éliminer le CO2
Éviter les complications (Volotraumatisme, Barotraumatisme)
Classiquement on distingue les modes :
– Contrôlés (les plus anciens) qui peuvent êtres en volume ou en pression (VC / PC)
(VC = Volumes Contrôlés / PC = Pression Contrôlée)
– Assistés / Contrôlés: différent des anciens modes car permettent au patient d’initier un cycle inspiratoire qui va être assisté par la machine, hors des cycles imposés par la fréquence respiratoire réglée sur la machine
Ex :
VAC / VACI – VVMI / SIMV
PAC/PACI – BIPAP / APRV
– Spontanés (mode sevrage le plus utilisé) =Ventilation Spontanée + Aide Inspiratoire (VS – AI):
dans ce mode tous les cycles sont déclenchés par le patient mais ce mode nécessite un mode de secours (qui peut être une VAC ou une PAC) qui doit être réglé par avance (appelé ventilation d’apnée ou de secours) et qui doit se déclencher en cas de fatigue respiratoire (durée d’apnée qui doit être réglée, par défaut elle se déclenche après 8 secondes d’apnée)
Respirateurs d'hier à aujourd'hui
Comment régler un respirateur
PRINCIPES
Le mode ventilatoire peut être :
– Contrôlé en Volume (VC = Volume Contrôlé) ou en pression (PC = Pression Contrôlée)
– Assisté (cycle déclenché par le patient) / Contrôlé (cycle déclenché par la machine)
(en volume : VAC/VACI/VVMI/VIV … ou
en pression : PAC / PACI / BIPAP / APRV …)
– Spontané (VS-AI + PEP) = tous les cycles sont déclenchés par le patient (aidés ou assistés par la machine)
– Proportionnels : PAV / PAV+ / NAVA
– Automatisés : ASV, IntelliVent, SmartCare…
Par ailleurs chaque fabriquant de matériel propose ses innovations sous l’appellation qui lui convient …
(Voir plus loin pour savoir quel mode ventilatoire choisir en fonction du patient et de la situation clinique)
FiO2
Fraction inspirée en oxygène
Son augmentation permet d’améliorer l’oxygénation du patient
PEP
Pression expiratoire positive, permet d’améliorer l’oxygénation, en maintenant les alvéoles ouvertes
(limite les risques de l’atelectraumatisme causé par l’ouverture et la fermeture des alvéoles)
Réduire le travail respiratoire du patient (en lui permettant de vaincre les résistances et l’inertie de la machine).
Inconvénients de la PEP :
Les PEP élevées sont mal tolérées chez les patients faiblement sédatés.
La PEP diminue le Retour Veineux (ce qui est très utile pour les patients en OAP avec HTA) mais à utiliser avec prudence chez les patients en hypotension
par ailleurs, certains disent que : « the best PEEP is no PEEP »
Quelque soit le mode choisi :
il existe des paramètres généraux qu’on doit régler
et des paramètres avancés qui s’ajustent en général automatiquement
(mais qu’on aura parfois besoin de corriger pour optimiser la ventilation)
Ces paramètres seront revus plus loin dans les chapitres relatifs à chacun des modes principaux
Mais on peut tout de même citer :
Pour la VS-AI = AI, temps d’apnée, ventilation d’apnée
ΔP AI ou AI = (Pression) d’Aide Inspiratoire qui détermine le Volume courant insufflé (Vt) au patient
dont dépendra au final sa ventilation minute Ve (= Vt x FR)
(qui conditionne la capnie et le pH sanguin du patient)
Vu que c’est un mode spontané qui se déclenche uniquement suite un effort du patient, il y a donc un risque d’apnée
(d’où la nécessité de définir un temps d’apnée :
généralement 8 secondes
et une ventilation de secours en cas d’apnée qui est une VC / VAC ou une PC/PAC)
Pour la VS-AI (et tous les modes Assistés) = Trigger
Dès qu’il y a une notion d’assistance (VAC, VS-AI) on doit régler un Trigger (déclencheur) qui peut-être en pression (ancien et peu sensible) ou en débit (plus sensible, et c’est le plus utilisé).
Une nouvelle voie serait la commande nerveuse (NAVA qui utilise l’influx nerveux envoyé au diaphragme qui est capté par une SNG spécifique qui recueil l’activité électrique du diaphragme comme le font les électrodes ECG de surface pour l’activité cardiaque)
Réglage du seuil du Trigger
Le seuil du Trigger s’il est trop bas risque de déclencher une insufflation suite à un simple battement cardiaque
(et entraîner des autodéclenchements) et donc une polypnée nuisible au patient
Et s’il est réglé trop haut risque de fatiguer le patient
(efforts respiratoires non récompenser par la délivrance d’un volume d’air)
En général on surveille ce qui n’est pas réglé :
- quand on règle des volumes on doit surveiller les pressions, pour ne pas provoquer de barotraumatisme (Pression plateau) ou de volotraumatismes (Ve trop élevée) et
- quand on règle des pressions on surveille les volumes (pour être sure que la besoins ventilatoires du patient sont satisfaits) et
- quand on règle un mode spontané on doit surveiller l’apnée (et régler un mode de secours en cas d’apnée).
Il est utile de connaître les valeurs théoriques (des volumes et de pressions) pour ajuster au mieux la ventilation mécanique dès le départ mais cela n’exclut en aucun cas un contrôle gazométrique et une surveillance clinique du patient et de son monitorage (SpO2)
Il est admis qu’une ventilation minute de 100 ml/kg/min est généralement suffisante chez l’adulte (cela ne dispense pas de contrôler la PaCO2 sur la gazo pour vérifier l’adaptation de la ventilation au patient actuel)
Une Ve = 6 L/min pour un adulte de 60 kg parait raisonnable mais il faut vérifier l’EtCO2 si disponible ou la PaCO2, parfois l’état physiologique du patient peut nécessiter une ventilation minute plus importante en cas d’hypermétabolisme, …
mais si la PaCO2 < 35 mmHg ± pH > 7,45 il s’agit manifestement d’une hyperventilation qui pourrait être due à de la douleur, de l’angoisse ou des paramètres ventilatoires excessifs qu’il faudra corriger en abaissant la ventilation minute
Quand aux pressions, dans le meilleurs des cas, quand le patient a les poumons sains et qu’il est bien endormi on a une ventilation minute suffisante pour P max <20 cm H2O mais
pour les patients de réanimation quand on ventile à moins de 30 cm H2O de pression de pic (ou crête) on est content puisque c’est une ventilation à une pression de plateau (P plat) > 30 cm d’eau qui est reconnue comme délétère et génératrice de barotraumatismes.
Le réglage d’une P max trop basse (en ventilation à volumes contrôlés) peut provoquer une hypoventilation
(par sécurité certains respirateurs ouvrent la valve de surpression quand la pression maximale est atteinte même si le Vt réglé n’a pas été entièrement délivré) dans certains cas cela est signalé par l’affichage du respirateur (alerte Vt réglé non délivré) dans d’autres cas il faut vérifier sur la spirométrie expiratoire si le Vt expiré est proche du Vt réglé)
La P min correspond au niveau de la PEP
Si le respirateur a du mal à maintenir la PEP réglée, cela témoigne d’une défaillance du respirateur (ou de son alimentation en gaz) ou à une fuite ou un débranchement du circuit
Une pression P min = 0 ± Ve basse (sonne légèrement plus tard que l’alarme en pression) ⇒ débranchement (ou pire extubation) du patient.
Certains respirateurs récents peuvent signaler une fuite, voir la quantifier et même déclencher une alarme débranchement
(certains pilotent automatiquement la pression de gonflage du ballonnet de la sonde pour limiter les fuites et les lésions trachéales)…
Clinique : Est-ce qu’il y’a des asynchronies ou des mouvements de lutte du patient contre le respirateur,
- est-ce que la ventilation du patient est synchronisée au respirateur,
Chaque inspiration du patient entraîne la délivrance d’une inspiration (assistée ou juste tolérée par le respirateur) - le patient ne lutte pas contre le respirateur :
le patient expire au moment où le respirateur délivre une insufflation, ou que le patient fait des efforts inspiratoires alors que le respirateur est en phase expiratoire) ⇒ risque de fatigue du patient - le respirateur délivre trop vite ou trop de volume (alarmes de pression haute)
On surveille le circuit respiratoire
- coudures, débranchements, humidité ou sécrétions dans les tubulures, …
- alarmes de l’humidificateur (et est-ce que l’humidificateur est bien mis en route) et pas de mélange de circuit : pas de filtre patient si humidificateur chauffant,
car empêche l’humidité générée par l’humidificateur d’arriver au patient et de s’obstruer par l’humidité provenant des 2 côtés (patient et cascade chauffante) ⇒ augmentation très importante des pressions.
Les alarmes du scope patient
- SpO2 et EtCO2 si disponible
Surveiller la saturation (et la capnie si disponible) puis de contrôler la gazométrie après 20 minutes pour savoir si les réglages sont adaptés au patient.
Pour les patients en détresse respiratoire des gazométries sont prélevées régulièrement (2 ou 3 fois par jour) et en cas de changement de situation clinique (ou de réglages du respirateur).
Les alarmes et les courbes du respirateur
- alarmes de pression et de volumes
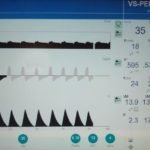
- courbes de pression et de débit
- spirométrie expiratoire
Alarmes du respirateur, vérifier les courbes, la spirométrie et les pressions si elles sont conformes aux attentes, est-ce que les volumes réglés sont réellement délivrés et ajuster éventuellement les réglages.
PRATIQUE
On choisit un mode ventilatoire selon l’état de conscience et la pathologie du patient :
Les modes contrôlés (en volume ou en pression) sont utilisés pour les patients sédatés ou inconscients
* Les modes en volumes ont l’inconvénient de nécessiter une sédation lourde et de générer de une augmentation de pression qui pourrait être néfaste pour les poumons
* Les modes en pression sont moins agressifs pour les poumons (car par principe la pression est limitée) par contre la ventilation minute peut-être insuffisante (et générer de l’hypercapnie).
Les modes Assistés / Contrôlés ont tendance à remplacer les modes purement contrôlés.
Avantages
Utilisation de la commande ventilatoire du patient
Maintien d’une activité diaphragmatique
Apporte plus de confort au patient quand la commande ventilatoire est respectée
Permet de baisser la sédation
Réduction de la période de sevrage
Améliore le recrutement alvéolaire
Le mode VS-AI est utilisé lors du sevrage de la ventilation mécanique ou chez les patients faiblement sédatés.
d’autres modes ont été utilisés pour le sevrage de la ventilation mécanique
* VACI : Ventilation Assistée / Contrôlée Intermittente
* VVMI : Ventilation à Volume Minute Imposé
Les nouveaux modes tels que la BIPAP et l’APRV sont proposés chez les patients difficiles à ventiler tels que les SDRA
Que le mode de ventilation soit en volume ou en pression on retrouve la notion de volume courant (Vt) cible qui doit être compris entre 6 et 8 ml/kg
Pour le SDRA on ventile avec un Vt cible de 6 ml/kg de poids prédit (et non du poids réel mesuré) on parle de ventilation protectrice
Calculer le volume courant en fonction du poids est très simple, il suffit de multiplier par 6 le poids du patient pour arriver au Vt à insuffler.
On peut affiner ce résultat en utilisant le poids prédit en fonction de la taille :
on retrouve le poids prédit grâce aux formules :
Poids prédit = 50 + 0.91 x (Taille (cm) – 152.4) pour l’homme
Poids prédit = 45.5 + 0.91(Taille (cm) – 152.4) pour la femme
car pour 100 kg on peut avoir un athlète de 1,90 m ou un obèse de 1,60 m or le volume courant dépends du volume des poumons qui lui même dépends du volume de la cage thoracique qui est plus en relation avec la taille (et le sexe) qu’avec le poids.
De plus les volumes calculés à partir du poids sont souvent légèrement surestimés :
pour prendre l’exemple du patient de 100 kg on retrouve un Vt de 600 ml or selon les tables on devrait avoir un Vt = 505 ml pour un homme et 478 ml pour une femme (ce qui peut faire une sérieuse différence sur les pressions).
Calcul du Vt cible à partir du Poids Prédit en fonction de la TAILLE +++
extrait d’un tableau de valeurs usuelles, on peut retrouver des tables plus complètes sous le lien suivant car plus que le poids c’est la taille qui est importante, c’est de la taille dont dépends le volume de la cage thoracique et donc le volume des poumons !
C’est à titre indicatif car on arrondit à la valeur supérieur ou inférieure selon les pressions et les objectifs ventilatoires (PaCO2 cible), car une ↑ Vt ⇒ ↑ Ve ⇒ ↑ élimination du CO2 ⇒ ↓ PaCO2.
On règle directement ce volume dans les modes ventilatoires en volumes tels que la VC/VAC et indirectement dans les modes en pression comme la PC/PAC, la VS-AI, la BIPAP ou l’APRV en jouant sur la P ins (ΔP AI ou P haute) et en contrôlant le Vt résultant sur la spirométrie. LE BUT ULTIME c’est surtout d’agir SUR LA CAPNIE (PaCO2) et de limiter les pressions pour prévenir les barotraumatismes et les volotraumatismes.
Les contraintes habituelles :
- ↑ le Vt ⇒ ↑ pressions ⇒ ↓ PaCO2
- ↑ FR ⇒ ↑ la Ve mais cette ↑ concerne aussi la ventilation de l’espace mort (Vd) qui ne participe pas aux échanges gazeux (Ve =VA + Vd) ce qui est moins efficace que ↑ du Vt car le volume mort Vd est constant et toute ↑ du Vt retentit sur la VA (ventilation alvéolaire).
Ve = Vt x FR mais la ventilation qui est efficace pour ↓ la PaCO2 c’est la ventilation alvéolaire (VA) et VA = Vt – Vd.
La ventilation alvéolaire (VA) se calcule par Ve = (VT−Vd) × FR.
Exemple 1 : sujet “standard”
VT = 500 mL ; Vd = 150 mL ; FR = 12 /min
Ve = 500 ×12 = 6000 mL/min = 6 L/min
VA = (500−150) × 12 = 350×12= 4200 mL/min = 4,2 L/min
Exemple 2 : petit VT
VT = 300 mL ; Vd = 150 mL ; FR = 20 /min
Ve =300×20 = 6000 mL/min = 6 L/min
VA = (300−150) ×20 =150×20 = 3000 mL/min = 3 L/min
Même Ve qu’au-dessus, mais VA / 2 Þ tendance à l’hypercapnie.
Exemple 3 : augmentation de FR pour compenser
VT = 300 mL ; Vd =150 mL ; FR = 30 /min
Ve=300×30 = 9000 mL/min = 9 L/min
VA = (300−150) ×30 =150×30 = 4500 mL/min = 4,5 L/min
On retrouve une VA proche du sujet standard au prix d’une VE plus élevée.
Fréquence respiratoire = FR
Volume courant = VT
Espace mort = Vd
Ventilation minute totale = Ve
Modes ventilatoires les plus courants
Ci-dessous inclus des images d'exemple d'écran de réglage du respirateur
En mode VC / VAC
– Le cyclage est en fonction du temps, l’inspiration est déclenchée automatiquement à l’intervalle réglé par la FR
(ou déclenché par le patient en VAC)
Ex : pour une FR = 12 cycles/min ⇔ 1 inspiration toutes les 5 secondes
– Le débit inspiratoire est fixe (réglé par l’opérateur)
(son augmentation ⇒ augmentation de la P crête)
– Vt et FR imposés (réglés),
Le Vt est réglé entre 6 et 8 ml/kg de poids idéal (selon des tables de Vt idéal selon le sexe et la taille, on remarquera que pour une même taille on a un Vt chez l’homme > de 27 ml par rapport à une femme)
6 ml/kg correspond à une ventilation protectrice qui limite les pressions mais au prix d’une ↑ PaCO2
Le produit FR x Vt = Ve (ventilation minute)
(↑ Vt ⇒ ↓ PCO2 et ↑ pH) → Alcalose (= pH > 7,45) dite Respiratoire quand PCO2 ↓
des cycles spontanés sont possibles (⇒ réglage du trigger inspiratoire)
ce mode ventilatoire nécessite souvent une lourde sédation.
Vt = Volume courant (Vt viens de l’anglais Tidal Volume)
FR = Fréquence Respiratoire
Réglages de base
Vt
FR
Ti
Débit
(+ trigger pour déclencher des cycles assistés pour le mode VAC)
Dans les modes assistés on ajoute au patient la possibilité de déclencher une inspiration grâce au réglage d’un trigger en pression ou en débit (+++)
Réglages des alarmes
et on surveille les pressions (P crête ; P plat)
il est à signaler que c’est la pression plateau qui engendre des lésions de barotraumatisme

PC = pression contrôlé / PAC = Pression Assistée Contrôlée
On règle une consigne de pression (Pi) = Pression d’insufflation et une FR (ou débit x Ti)
et on surveille les volumes (la ventilation minute dépends des caractéristiques pulmonaires)
d’où l’importance de surveiller les volumes délivrés au patient en comparant à une ventilation minute moyenne
(environ 100 ml/kg/min chez l’adulte ⇔ 6 L/min pour un adulte de 60 kg)
et surveillant l’EtCO2 (si disponible) et la gazométrie.
Cyclage en fonction du temps (FR minimale préréglée) ou déclenché par le patient (pour la PAC)
Vt (dépends de la différence entre P insp et la PEP)
(+ Trigger à régler pour la PAC)
Dans les modes assistés on ajoute au patient la possibilité de déclencher une inspiration en réglant un trigger en pression ou en débit (+++)
Réglages de base
P insp
FR (ou RR = Respiratory Rate)
Pente (Slope)
Ti
Réglage des alarmes
Vt haut / pas
FR haute
Ve haute / basse

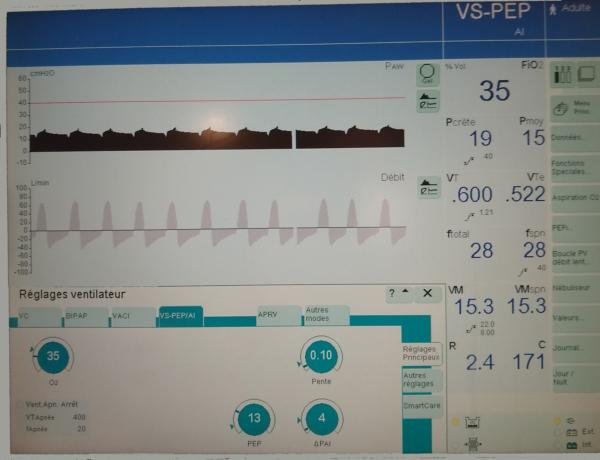
Mode spontané (VS-AI/PEP)
(VS-AI = Ventilation Spontané avec Aide Inspiratoire avec PEP)
Dans ce mode tous les cycles sont déclenchés par le patient (à l’aide d’un trigger inspiratoire) et sont assistés en pression par le respirateur (AI ou ΔP AI)
Intérêt
- Utilise la commande ventilatoire du patient
- Meilleur confort avec moins de Sédatifs
- Maintien d’une activité diaphragmatique
- Recrutement harmonieux du parenchyme pulmonaire
- Réduction de la période de sevrage
Réglages de base
Régler l’aide inspiratoire AI parfois noté ΔP AI (qui détermine le Vt),
le Trigger (qui détermine la fréquence respiratoire)
et la ventilation de secours ou d’apnée (= VAC / PAC)
qui se déclenche en cas d’apnée prolongée
(8 secondes en général, qui peut être réglable)
Pente = pente (d’insufflation)
+ trigger inspiratoire (en débit en général = 0,3 à 3 l/min)
(les valeurs hautes de trigger sont utilisées lors de la VNI)
Il faut en plus régler la ventilation de secours en cas d’apnée
(qui est généralement une VAC ou une PAC qui se déclenche en cas d’apnée).
L’intervalle d’apnée est réglable en secondes
(= 8 s en général ⇔ FR < 8 / min)
Dans les réglages avancés on peut avoir à modifier le trigger expiratoire qui est en général réglé à 25% du débit de pointe (le respirateur arrête l’insufflation quand le débit descend en dessous d’un certain pourcentage du débit de pointe)

Réglage des alarmes
VM haut / bas
FR haute / basse
(une FR < FR basse déclenche la ventilation d’apnée)
Nouveaux modes ventilatoires
Permis par les amélioration technologiques des respirateurs, de nouveaux modes ont vu le jours pour les patients difficiles à ventiler (comme dans le cas du SDRA) tels que la BIPAP – APRV
Autorisent la ventilation spontanée
ce qui pourrait réduire les effets secondaires d’une sédation trop importante
Réduire l’utilisation des curares et des médicaments sédatifs,
tendance à diminuer les durées de ventilation et d’hospitalisation.
Le maintient d’une ventilation spontanée dès le début de la VM pourrait préserver la trophicité diaphragmatique.
Enfin, la ventilation spontanée permettrait de recruter les territoires pulmonaires postérodiaphragmatiques
(parfois on est obligé de mettre les patients en DV pour recruter ces territoires) et d’optimiser les rapports ventilation—perfusion
ainsi que l’hémodynamique systémique :
la pression positive intra-thoracique diminue le retour veineux (RV) (vers le cœur) = baisse de la précharge,
qui peut être bénéfique sur un OAP hypervolémique mais qui peut être néfaste chez un patient déjà hypotendu.
* Volumes mobilisés variant selon la compliance et les résistances pulmonaires
* Manque de données sur la pratique clinique et le sevrage
En PC-BIPAP, le patient peut respirer spontanément à tout moment, mais la FR est prédéfinie.
Les cycles imposés sont synchronisés à l’inspiration comme à l’expiration avec les efforts respiratoires du patient.
Si un cycle imposé est réduit du fait de la synchronisation expiratoire,
le cycle imposé suivant est allongé. La synchronisation inspiratoire raccourcit la phase d’expiration. Dans ce cas, la durée d’expiration suivante est allongée du temps manquant. Cela permet de maintenir constante la fréquence respiratoire imposée (FR) prédéfinie.
Si aucune respiration spontanée n’est détectée dans la fenêtre de déclenchement inspiratoire, une inspirations mécanique est déclenchées par la machine.
Lors de la respiration spontanée au niveau de la PEP, le patient peut recevoir une aide inspiratoire (AI).
Trigger réglable
Réglages de base :
P insp
T insp
FR
PEP
ΔP AI
Pente
Réglage des alarmes
Vt haut / bas (dépends de AI = ΔP supp)
Ve haut / basse (dépends de la pente et du Ti)
FR haute (la FR minimale est imposée) (la FR dépend du trigger)
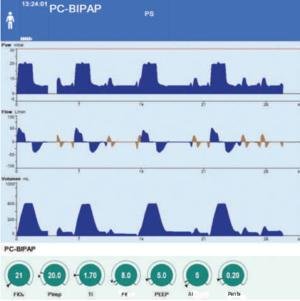
Il s’agit d’un mode ventilatoire en pression, cyclé sur le temps et déclenché par la machine (pas de synchronisation avec le patient).
la respiration du patient s’effectue au niveau de pression haut (P haute).
Ce niveau de pression est conservé pendant la durée de T haut.
A la fin du Thaut l’expiration survient et la pression descend au niveau P basse pendant une courte durée qui est le Tbas
Le VT expiré lors des moments de relâchement de la pression provient de la différence de pression entre Pbasse et Phaute et de l’action mécanique des poumons.
Il s’agit d’un mode où le patient est plus souvent en pression haute qui est suivie d’une brève baisse de pression au niveau de la PEP puis qui remonte de nouveau rapidement.
La ventilation spontanée est possible à tout moment même en P haute (valeurs négatives sur la courbe de débit durant le T haut)
Réglages de base :
P haute (P high)
P basse (P low)
T haut (T high)
T bas (T low)
Pente (Slope)
Réglage des alarmes
Vt haut / bas (dépends de la P haute)
FR haute
Ve haut / bas (dépends du T haut / T bas)

Modes proportionnels
(NAVA = Neurally Adjusted Ventilatilatory Assist)
Nécessite une SNG spéciale (et qui doit être positionnée correctement) pour capter l’activité électrique du diaphragme, dont le signal est transmis au respirateur pour piloter la ventilation.
Intérêt
Meilleure synchronisation de la ventilation
Assistance proportionnelle adaptée à la demande du patient
Meilleurs échanges gazeux (restauration de la boucle de régulation de la PaCO2)
(PAV = Ventilation Assistée Proportionnelle)
La pression d’assistance est fonction de la Résistance et de la Compliance du système respiratoire (en PAV+ les mesures de R et C sont automatisées)
Intérêt
Éviter la surassistance ventilatoire
Modes automatisés
Automatisés : ASV, IntelliVent, SmartCare…
Par ailleurs chaque fabriquant de matériel propose ses innovations sous l’appellation qui lui convient …
Mis à jour janvier 2026
Bibliographie / Webographie
Bilevel positive airway pressure—airway pressure release ventilation dans le Syndrome de détresse respiratoire aiguë de l’adulte : physiopathologie, domaine d’application. M. Courvoisier doi:10.1016/j.reaurg.2009.01.014
Site Draëger France page ressources et téléchargements
Comprendre la respiration UCL 2017
Bases de la ventilation mécanique
Vidéos intéressantes (SRLF)
SRLF 2014 – ventilation mécanique modes de ventilation principes et intérêts
SRLF 2015 – les incontournables du respiratoire
SRLF 2018 ABCD’air : Bases physiologiques pour comprendre la ventilation mécanique
SRLF 2018 – ABCD’air : bases de la ventilation mécanique (les modes conventionnels)
SRLF 2018 – EXP’air : analyse des courbes du ventilateur
SRLF 2017 : SDRA comment je règle le ventilateur
FUN – MOOC
– EIVASION (université Paris Est Créteil) ventilation artificielle : Les fondamentaux
– EIVASION (université Paris Est Créteil) ventilation artificielle : Niveau avancé
MOOC comprendre la respiration Univesité Catholique du Louvain 2017
(lien pour accéder au MOOC)
















Page claire et simple sur la ventilation mécanique. Permet de progresser (ou de remettre à jours ses connaissances) rapidement