L’insuffisance respiratoire aiguë correspond à l’incapacité du système respiratoire à assurer une hématose correcte, se traduisant toujours par une hypoxémie.
La détresse respiratoire aiguë est un syndrome clinique regroupant dyspnée, tachypnée, signes de lutte et signes de retentissement (hypoxémie/hypercapnie), distinct du SDRA qui est un œdème lésionnel défini radiologiquement et par une hypoxémie.
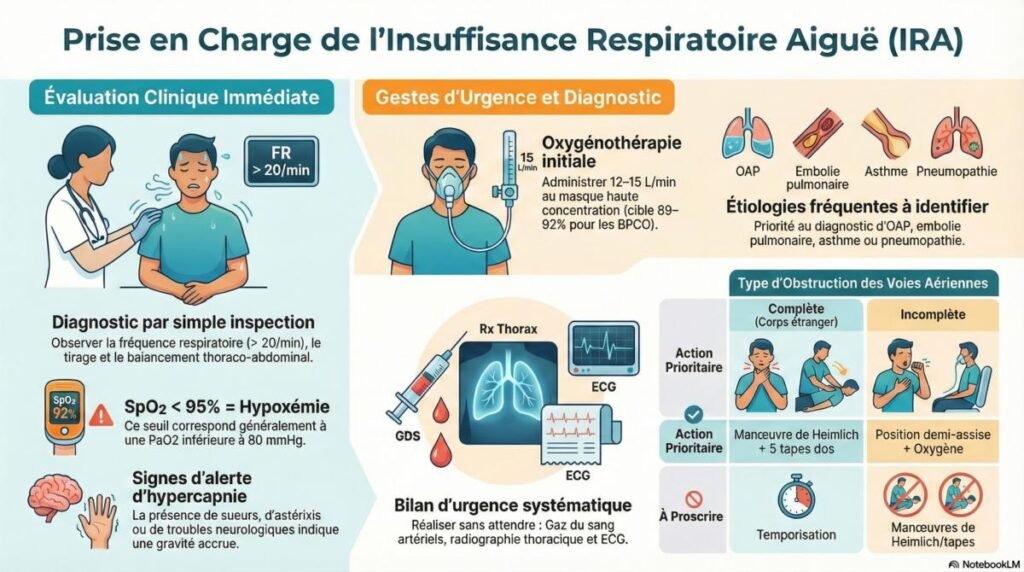
Peut se faire dès l’inspection, sans nécessiter de stéthoscope ou d’examen complémentaire.
Les éléments majeurs sont :
- dyspnée, FR > 20/min,
- tirage sus‑claviculaire/sus‑sternal/intercostal,
- balancement thoraco‑abdominal,
- cyanose, SpO2 < 95%,
- signes d’hypercapnie (sueurs, astérixis, troubles neuro).
La dyspnée est définie comme une sensation subjective de gêne respiratoire, à distinguer de la détresse et de l’IRA objectivées par des signes cliniques et/ou gazométriques.
Étiologies fréquentes de dyspnée aiguë :
OAP, EP, crise d’asthme, exacerbation de BPCO, pneumopathie, pneumothorax, SDRA, inhalation de corps étranger, œdème de Quincke et anémie aiguë ;
il existe des causes plus rares (pseudo‑asthme cardiaque, tamponnade, choc, acidose métabolique, hyperthermies, sténoses trachéales, intoxication CO, pneumocystose.
L’oxymètre de pouls mesure la SpO2, estimation non invasive de la SaO2.
Une SpO2 < 95% est généralement associée à une PaO2 < 80 mmHg, donc à une hypoxémie, mais la mesure peut être faussée par extrémités froides, vernis, ou peau foncée.
Les GDS évaluent la gravité : hypoxémie (PaO2 < 80 mmHg ou PaO2/FiO2 < 300) et troubles de la capnie.
Dans la détresse respiratoire, l’hypocapnie par hyperventilation est fréquente, et une normocapnie est anormale (équivalente à une hypercapnie) car elle peut traduire un épuisement ventilatoire ou une décompensation d’IRC.
GDS artériels, radiographie thoracique, ECG.
Les autres examens (bilan biologique, imagerie avancée, angioscanner pour suspicion d’EP en contexte de dyspnée ou hypoxémie sine materiae) sont réalisés secondairement après stabilisation et orientés par l’examen clinique et la radio.
Gestes d’urgence immédiats
éliminer une obstruction haute, administrer de l’oxygène, surveiller et réévaluer, puis rechercher la cause.
En cas d’obstruction complète par corps étranger, il faut réaliser immédiatement 5 tapes dans le dos et manœuvre de Heimlich, alors qu’en cas d’obstruction incomplète ces manœuvres sont proscrites au profit de la position demi‑assise, oxygène et transfert pour fibroscopie.
En urgence, une oxygénothérapie à 12–15 L/min au masque à haute concentration est recommandée.
Chez le patient BPCO, il n’y a pas de « débit maximal » toxique ; la cible de SpO2 doit simplement être adaptée (89–92%), y compris en cas d’IRA sévère.
L’intubation orotrachéale d’emblée se discute en cas de détresse associée à coma, état de choc ou signes d’épuisement respiratoire (bradypnée asphyxique, balancement), la décision étant avant tout clinique.
Les autres supports sont l’oxygène haut débit nasal (pneumonies hypoxémiantes, en évitant de retarder une IOT) et la VNI (décompensation BPCO acidosique, OAP cardiogénique), réservés à des équipes spécialisées.
Mis à jour : janvier 2026

Vous devez être connecté pour poster un commentaire.