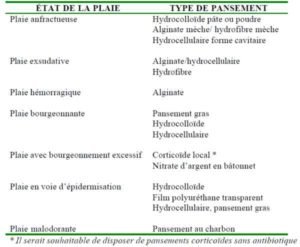
Définition de l'escarre
« L’escarre est une lésion ischémique localisée au niveau de la peau et/ou des tissus sous-jacents, située en général sur une saillie osseuse.
Elle est le résultat d’un phénomène de pression, ou de pression associée à du cisaillement. Un certain nombre de facteurs favorisants ou imbriqués dans la survenue d’escarre y sont associés : leur implication doit être encore élucidée. »
Selon la définition du NPUAP (National Pressure Ulcer Advisory Panel) et du EPUAP (European Pressure Ulcer Advisory Panel), en 2009
Prévention de l’escarre
Par des effleurages (et surtout pas de massage) des zones d’appui (talons / sacrum) avant qu’ils soient rouges (= 1e Stade de l’escarre)
et des changements de position.
- Effleurage = passage de la paume et des doigts à plat sans dépression des éléments cutanés
- Massage = pétrissages superficiels avec dépression des éléments cutanés
Choix du support adapté au patient :
Différents scores ou échelles sont utilisés pour prédire le risque d’escarre.
Dans l’ordre chronologique on retrouve les échelles de NORTON, WATERLOW puis BRADEN.
L’échelle de Norton,
créée en 1962 par Nora Norton, infirmière en Grande-Bretagne.
Elle n’a été validée que chez les plus de 65 ans et ne prend pas en compte le statut nutritionnel.
Dans cette échelle plus le score est élevé moins il y a de risque d’escarre
C’est une échelle souvent utilisée en gériatre
(lien pour Calculer le score de Norton )

L’échelle de Waterlow,
créée en 1985 par Mrs Waterlow en Grande-Bretagne.
Cette échelle est utilisée chez les sujets plutôt jeunes,
(elle affecte un score très important à l’âge.)

L’échelle de Braden,
créé en 1987 par Barbara Braden et Nancy Bergstrom (U.S.A).
Son intérêt réside dans sa simplicité et sa validation dans de nombreuses études internationales
Dans cette échelle plus le score est élevé moins il y a de risque d’escarre
(lien pour Calculer le BRADEN)
Surtout utilisée en réanimation
(Représentation du score simplifié de BRADEN
avec indication du support selon le score)![]()
Évaluation du risque d’escarre (et choix du support)
Quelque soit L’échelle retenue pour l’évaluation du risque d’escarre :
- Un support de type curatif est indiqué pour un risque élevé
ou en cas de présence d’escarre (même pour un risque moyen) - Un support préventif est indiqué pour un risque moyen
- Un support standard pour un risque faible.
L’échelle de BRADEN a été validée par la conférence de consensus de 2001
Prévention et traitement des escarres de l’adulte et du sujet âgé
Jeudi 15 et vendredi 16 novembre 2001 Hôpital Européen Georges-Pompidou – Paris
Elle permet d’évaluer la probabilité d’apparition d’escarres chez les patients,
elle permet donc de décider des supports les plus adaptés pour les patients (à un moment donné)
Il est donc important d’évaluer le risque et l’état cutané dans les 24 heures suivant l’entrée du patient.
Réévaluer le risque au 3e jour puis selon l’évolution du patient.
Renouveler l’évaluation lors d’un changement d’état clinique du patient
Type de support selon le score de BRADEN
Curatif ≤ 11 < préventif ≤ 17 < normal
Type de support selon le score de NORTON
Curatif ≤ 12 < préventif ≤ 14 < normal
Rappel du risque d’escarre :
Elevé ≤ 12 < Modéré ≤ 14 < Faible ≤ 16
Echelle de WATERLOW
C’est la seule échelle où le risque d’escarre augmente avec le score.
Pas de risque si score < 10 ;
10 < faible risque < 15 ;
15 < haut risque < 20 :
très haut risque après 20
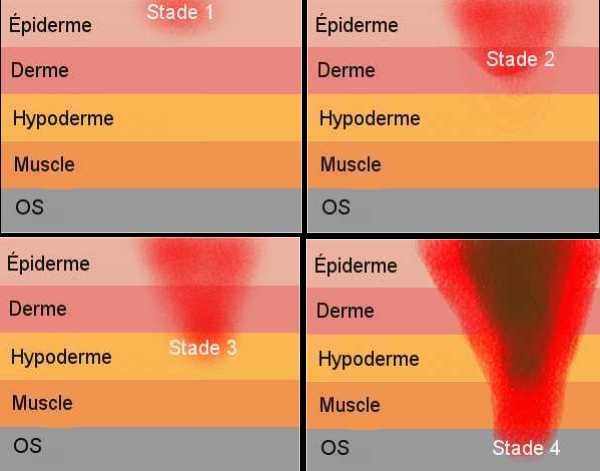
Stades évolutifs des escarres
Classification des stades de l’escarre du National Pressure Ulcer Advisory Panel
(NPUAP ; 1998, www.npuap.org). Traduit de l’anglais par l’ANAES (Agence Nationale de l’accréditation et de l’évaluation en Santé)
Stade 1 (voir schéma)
Altération observable d’une peau intacte, liée à la pression et se manifestant par une modification d’une ou de plusieurs des caractéristiques suivantes
en comparaison avec la zone corporelle adjacente ou controlatérale :
température de la peau (chaleur ou froideur),
consistance du tissu (ferme ou molle) et/ou sensibilité (douleur, démangeaisons).
Chez les personnes à la peau claire,
l’escarre apparaît comme une rougeur persistante localisée,
alors que chez les personnes à la peau pigmentée,
l’escarre peut être d’une teinte rouge-bleue ou violacée persistante.
Stade 2 (voir schéma)
Perte d’une partie de l’épaisseur de la peau ;
cette perte touche l’épiderme et le derme.
L’escarre est superficielle et se présente cliniquement comme une abrasion, une phlyctène ou une ulcération peu profonde.
Stade 3 (voire schéma)
Perte de toute l’épaisseur de la peau avec altération ou nécrose du tissu sous-cutané ; celle-ci peut s’étendre jusqu’au fascia, mais pas au-delà.
= ulcération profonde avec ou sans envahissement des tissus environnants.
Stade 4 (voir schéma)
Perte de toute l’épaisseur de la peau avec destruction importante des tissus, ou atteinte des muscles, des os, ou des structures de soutien (par exemple des tendons, des articulations).
Les traitements en fonction des stades de l’escarre
Stade 1
Mise en décharge des zones d’appui avec des supports adaptés uniquement
(les couvertures ou les draps roulés ne doivent pas êtres utilisés car compriment les vaisseaux sanguins, diminuant la circulation sanguine ce qui est la cause de l’escarre).
Hydrocolloïde extra-mince
ou un film de polyuréthane pourra être positionné et permettra en même temps la surveillance cutanée.
Tout effleurage sera arrêté afin de ne pas poursuivre l’ischémie sous cutanée.
Stade 2
La phlyctène ± dermabrasion
Si liquide transparent ⇒ percer et évacuer le liquide, puis poser une interface avec des compresses.
Si liquide sombre ⇒ découper le toit afin de vérifier l’état cutané
et poser une interface ou un hydrocolloïde extra-mince.
Stades 3 et 4
Cela va dépendre de la couleur du lit de la plaie et de l’exsudat.
En cas de fibrine : retirer à l’aide d’une curette, prévoir antalgique = geste douloureux.
Si nécrose sèche, il faut ramollir les tissus par un hydrogel
Il est possible avant la pose du produit de scarifier les tissus avec un bistouri à lame pointue
Pour les nécroses humides il faut absorber l’exsudat pour éviter la macération (alginates type ALGOSTERIL®) ± pansement secondaire
(même s’il s’agit d’un usage contesté) pour protéger la zone environnante.
Remarque :
Le pansement d’escarre est un soin propre mais non stérile,
un lavage au savon neutre sous la douche, suivi d’un rinçage abondant est un bon nettoyage.
Thérapie par pression négative (TPN )



La thérapie par pression négative (TPN ) ou utilisation des VAC
Permet une cicatrisation plus rapide et un bourgeonnement de meilleure qualité
[Selon l’étude d’Armstrong parue dans le Lancet en 2005]
Indiquée dans les escarres stade 3 et 4 (après débridement ou en vu d’une plastie)
Selon la HAS « les systèmes de TPN sont des adjuvants de la cicatrisation de certaines plaies chirurgicales à haut risque de complications ou de certaines plaies chroniques ne cicatrisant pas en première intention. Ils sont utilisés jusqu’à obtention d’un tissu de granulation ou de conditions suffisantes pour un geste chirurgical ».
La TPN ne peut être utilisée qu’en structure hospitalière
ou dans le cadre de l’Hospitalisation à domicile (HAD).
La prescription de la TPN dépend de l’indication et relève d’une équipe médicale spécialisée.
- améliorer la perfusion tissulaire,
- éliminer le liquide interstitiel,
- stimuler l’angiogénèse,
- favoriser la prolifération cellulaire.
- escarres
(stade 3 et 4 résistantes au traitement en vue d’une plastie). - ulcère des membres inférieurs,
- préparation pour une chirurgie réparatrice lors des pertes de substance
- patient sous traitement anticoagulant,
- AOMI non revascularisée,
- infection non contrôlée,
- tissus nobles exposés,
- plaie tumorale,
- fistule non exclue,
- présence de tissu nécrotique.
Courte Vidéo montrant la mise en place d’un dispositif de TPN thérapie

















Vous devez être connecté pour poster un commentaire.