PLAN
Définition
On entend par médicament toute substance ou composition présentée comme possédant des propriétés curatives ou préventives à l’égard des maladies humaines ou animales, ainsi que toute substance ou composition pouvant être utilisée chez l’homme ou chez l’animal ou pouvant leur être administrée, en vue d’établir un diagnostic médical ou de restaurer, corriger ou modifier leurs fonctions physiologiques en exerçant une action pharmacologique, immunologique ou métabolique.
Sont notamment considérés comme des médicaments les produits diététiques qui renferment dans leur composition des substances chimiques ou biologiques ne constituant pas elles-mêmes des aliments, mais dont la présence confère à ces produits, soit des propriétés spéciales recherchées en thérapeutique diététique, soit des propriétés de repas d’épreuve.
Les produits utilisés pour la désinfection des locaux et pour la prothèse dentaire ne sont pas considérés comme des médicaments.
Lorsque, eu égard à l’ensemble de ses caractéristiques, un produit est susceptible de répondre à la fois à la définition du médicament prévue au premier alinéa et à celle d’autres catégories de produits régies par le droit communautaire ou national, il est, en cas de doute, considéré comme un médicament.
Article L. 5111-1 du Code de la Santé Publique
(en France)
Dénominations
Chimique
= formule chimique
rarement utilisée en pratique
Commerciale
C’est le nom commercial du produit. Il est souvent écrit en lettres capitales et suivi du sigle ® précisant qu’il s’agit d’une marque déposée du laboratoire ayant payé les recherches et qui a l’exclusivité de son utilisation durant toute la durée (20 ans à partir de la date de dépôt mais comme les durée des essais durent 8 à 10 ans il ne reste que 10 ans en moyenne pour rentrer dans ses frais) du brevet (ce qui lui permet d’amortir les recherches).
Après l’expiration du brevet tous les labos peuvent le produire,
le médicament tombe dans le domaine publique et cela deviens un médicament générique.
Commune Internationale (DCI)
La DCI, Dénomination Commune Internationale, correspond au nom de la substance active contenue dans un médicament et permet de donner des informations sur le groupe pharmacologique ou chimique d’un médicament :
par exemple, le suffixe –olol (Aténolol, Bisoprolol…) désigne la famille des bêtabloquants, –azépam celle des benzodiazépines (diazépam, clonazépam …), etc.
La DCI fournit de cette manière des information sur le mode d’action des médicaments et permet d’anticiper les éventuels risques d’effets secondaires.
Elle est définie par l’OMS (Organisation Mondiale de la Santé) et permet d’éviter tout risque de confusion : un même principe actif a toujours le même nom.
Ce qui n’est pas le cas des noms de spécialité qui différent d’un laboratoire à l’autre pour le même produit :
Exemple : Diclofénac (DCI) vendu en fonction du laboratoire sous les noms : Difal – Voltarène – Xénid
La DCI sert de langage commun à l’ensemble des professionnels de santé et des patients, quel que soit leur pays.
La prescription en DCI est obligatoire (en France) depuis le 1e janvier 2015 mais une phase de transition est nécessaire pour permettre aux prescripteurs de s’adapter.
Eléments de pharmacologie
La pharmacologie est la science qui étudie les médicaments.
Elle étudie les interactions entre une substance active et l’organisme dans lequel elle évolue, dans le but d’élaborer un médicament.
Le champ de la pharmacologie peut être étendu puisqu’elle étudie également les moyens d’administration des médicaments, les interactions médicamenteuses et les effets néfastes de ces médicaments (effets latéraux, effets secondaires).
Cette discipline pharmaceutique est fortement liée à la recherche fondamentale, à la recherche clinique et à la santé publique (pharmaco-épidémiologie), mais aussi à la toxicologie.
En pharmacologie pour faire simple :
on dit que la pharmacocinétique c’est ce que l’organisme fait au médicament
(A.D.M.E = Absorption, Distribution, Métabolisme et Élimination)
tandis que la pharmacodynamique c’est ce que le médicament fait à l’organisme :
L’action principale du médicament est son indication principale
(la raison pour laquelle il est prescrit)
à cela il peut avoir d’autres indications :
(comme l’aspirine qui est utilisé comme antalgique, antipyrétique, anti aggrégants plaquettaires, anti-inflammatoire et anti-rhumatismal)
mais aussi des effets indésirables
(les effets secondaires = effets produits par le médicament mais non souhaités et qui peuvent limiter l’usage de ce médicament si le patient les présente déjà)
Pharmacocinétique
Dans le terme pharmacocinétique on a le préfixe pharmaco (relatif à un remède) + cinétique et cinétique = vitesse :
– ABSORPTION = comment et à quelle vitesse le médicament est absorbé,
– DISTRIBUTION = comment et à quelle vitesse ce médicament est distribué aux organes cibles (notion de volume de distribution).
(très important pour les médicaments de l’urgence ou en anesthésie +++),
– MÉTABOLISME = transformation, comment ce médicament est transformé (en composés actifs, inactifs ou toxiques ?),
le plus souvent par le foie (mais peut aussi être métabolisé directement dans le sang par des enzymes : les estérases plasmatiques) qui peut le transformer en métabolites inactifs (en général) ou actif (dans le cas des pro-médicaments qui sont spécialement fabriqués en tenant compte de ce que le foie à l’habitude de faire aux substances chimiques pour que la transformation du produit ingéré permette de libérer une substance active)
– ÉLIMINATION = comment et à quelle vitesse le médicament est éliminé
(Notion de ½ vie d’élimination, souvent la courbe d’élimination des médicaments est de forme exponentielle.

Et le médicament est considéré comme complètement éliminé après 7 demi-vies
ce qui correspond à moins de 1% de produit restant (≈ 0,78 %)
pour plus de détails voir sur le site pharmacomedicale
ou sur ce doc (pdf de 34 pages)
qui est un travail dans le cadre d’un DESC
de Pharmacologie Clinique et Évaluation des Thérapeutiques
Pharmacodynamique (action …)
En décomposant le mot pharmacodynamique on a le préfixe pharmaco (relatif à un remède) + dynamique et la dynamique désigne l’action et dans ce contexte désigne l’action du médicament sur l’organisme,
c’est l’effet qu’on attend du médicament.
Dans la pharmacodynamique du produit on décrit généralement l’action principale du médicament sur l’organisme mais souvent on détail son action sur chacun des organes : cœur, vaisseaux sanguins, système nerveux, foie, rein, système immunitaire … ce qui permet au prescripteur de personnaliser sa prescription au terrain.
Après l’administration du médicament
on doit évaluer si l’objectif thérapeutique est atteint ou non.
Pour les médicaments anti HTA par exemple on surveille si la TA s’est normalisée ou non
et on en déduit qu’en cas de surdosage la TA risque d’être trop basse.
Pour les médicaments anticoagulants on surveille :
les signes cliniques
(que l’on voit directement chez le patient)
du surdosage = saignements extériorisés,
- Saignement spontané des gencives ou lors du brossage des dents (gingivorragies),
- saignements excessifs aux points de ponction ou des plaies opératoires,
- hématuries (urines teintées de sang),
- rectorragies (émission de sang rouge par l’anus) ou méléna (émission de sang noir (= digéré) par les selles indiquant un saignement digestif haut (estomac ou duodénum car après le duodénum le reste du tube digestif s’occupe d’absorber l’eau et les nutriments), lors de saignement œsophagiens le patient vomis du sang (= hématémèse)
- apparition d’hématomes
l’effet thérapeutique de ces médicaments ne peut être évalué que grâce à des examens biologiques (INR / TCA / dosage facteur Anti-Xa)
ou des saignements internes
(hémorragies internes difficiles à déceler car se trouvent à l’intérieur de l’organisme)
on peut les suspecter
en remarquant des signes d’hypovolémie
= baisse du volume sanguin circulant ( = ↓ Pression Artérielle + tachycardie = FC > 120 chez l adulte)
ou des signes de compression d’un organe par un hématome
c’est flagrant dans le cas d’un saignement intracrânien car comme la boîte crânienne est inextensible,
la compression d’une partie du cerveau se traduit par un trouble qui peut être moteur (hémiplégie),
du langage (aphasie) ou de la conscience (coma)
mais plus difficile à déceler quand c’est à l’intérieur de l’abdomen
ou paracliniques (examens biologiques ou radiologiques)
Examens biologiques
FNS montre une anémie
(↓ hémoglobine ou hématocrite ou du nombre de Globules Rouges)
cette ↓ n’est pas immédiate
(il faut donner au corps le temps de transférer l’eau des différents compartiments liquidiens vers le compartiment vasculaire)
… elle peut être plus rapide si la perte sanguine est compensée par un remplissage vasculaire pour maintenir stable la pression artérielle et dans ce cas il ne reste que la FC > 120 / min (chez l’adulte) mais ce signe clinique peut être aussi absent si le patient reçoit des béta bloquants
Examens radiologiques (Rx, TDM, ÉCHO)
Radio standards
Ex : radio du thorax qui montre un épanchement liquidien au niveau du thorax, ou radio du crâne lors d’un traumatisme crânien.
Scanner ou TDM
C’est un examen qui permet de visualiser des hématomes dans tout l’organisme (l’analyse des densités radiologiques est plus précise que le simple examen d’une radiologie standard)
L’injection intravasculaire de produit de contraste permet encore de mieux visualiser des saignements.
Échographie
Cet examen radiologique est aussi assez performant pour déceler des hématomes mais nécessite un médecin expérimenté (on dit que l’échographie est un examen opérateur dépendant)
Voies d'administration
Entérales
PER-OS
Effet de 1e passage hépatique qui peut diminuer la quantité de médicament disponible
le système veineux du tube digestif (veine splénique + veines mésentérique supérieure et inférieure) se draine vers la veine porte qui rejoint le foie puis ressort par les veines sus-hépatiques puis la veine cave inférieure avant d’arriver au cœur)
SUBLINGUALE
Très rapide, évite le 1e passage hépatique
(le produit passe directement dans la circulation : veine cave supérieure → Oreillette Droite)
Ex : Natispray = médicament de la douleur angineuse.
INTRA RECTALE (suppositoire)
Utile chez le nourrisson qui ne veut pas (ou ne peut pas : vomissements) boire ses médicaments mais résorption incertaine, la quantité de médicament qui passe dans le sang est variable.
(parfois utilisée en urgence quand l’abord veineux n’est pas disponible rapidement comme pour l’administration de benzodiazépines lors des convulsions hyper thermiques du nourrisson)
Parentérales
IM (intramusculaire)
Moins rapide que l’intraveineuse mais demeure une voie rapide et pratique d’administration des médicaments, mais la voie IM fait partie des gestes fortement déconseillés chez les patients sous anticoagulants à cause du risque d’hématome profond.
Concernant les Anti psychotiques d’Action Prolongées (AAP) qui nécessitent la voie IM, on peut prendre les précautions suivantes :
- Pour les héparines calciques administrées en préventif (2 injections / jour) injecter 4 h après l’injection de Calciparine® et jusqu’avant la prochaine injection (fenêtre de 8h). Lors d’une anticoagulation curative avec énoxaparine à 2 injections / jour, il faut sauter[1] une injection pour bénéficier d’une fenêtre de 12 heures pour l’injection IM.
- Lors d’une anticoagulation préventive ou curative à une injection par jour en s/c avec énoxaparine ou tinzaparine, la période idéale c’est 12h après l’injection jusqu’avant la prochaine injection.
- Pour les AOD[2] en 2 prises par jour, la période idéale pour une injection IM c’est 4 heures après la prise jusqu’à la prochaine prise.
- Pour les AOD[3] en 1 prise et les AVK[4], la période idéale pour une injection IM c’est 12 heures après la dernière prise jusqu’avant la prochaine.
(d’après l’OMEDIT Pays de la Loire 2021)
[1] Décision médicale pour évaluer le rapport bénéfice risque.
[2] Apixaban, Dabigatran ou Rivaroxaban
[3] Rivaroxaban, Dabigatran
[4] Pas de données pour la fluindione
SC (sous-cutané)
Ce n’est pas une voie rapide et sa vitesse de résorption est variable et permet d’étaler dans le temps le passage du médicament c’est pour cela qu’elle a été surnommée « la seringue électrique du pauvre » Sa facilité d’accès en fait une voie royale pour la gériatrie et les patients en fin de vie
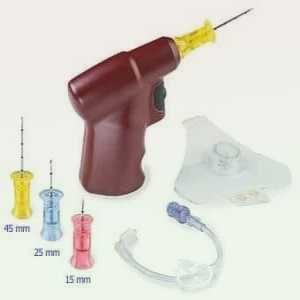
IO (intra-osseuse)
C’est une voie d’administration utilisable en urgence car équivalente à la voire IV en termes de vitesse et accessible même en état de choc (le réseau vasculaire intra-osseux ne se collabe pas).
Contrairement aux veines périphériques qui ont tendance à se collaber (= s’aplatir)
→ cliquer ici pour plus d’infos …
Mais pour l’utiliser il faut disposer du matériel adéquat :
aiguilles spéciales + introducteurs spéciaux (visseuse ou introducteur de dieckmann ou à percussion)
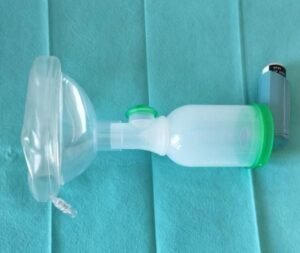
Inhalée
Utilisée en pneumologie (aérosolthérapie) surtout
car permet de délivrer le médicament au site d’action ce qui diminue les effets secondaires dus au passage des médicaments dans la circulation générale :
-
-
- tremblement et tachycardie pour les bêta 2 mimétiques
- et tous les effets secondaires de la corticothérapie par voie générale.
-
On peut aussi l’utiliser comme voie générale (anesthésiques volatiles, qui sont administrée par voie inhalée mais agissent sur le système nerveux central et différents organes)
Aérosols doseurs pressurisés
L’aérosol-doseur pressurisé contient un médicament en suspension dans un liquide qui est propulsé par un gaz.
Une pression sur le flacon permet de libérer la dose précise de médicament pour une bouffée.
Nécessite une bonne synchronisation (pression sur la cartouche + inspiration simultanées).
En cas de difficulté dans la coordination utiliser une chambre d’inhalation.
Inhalateurs
Le médicament est sous forme de poudre sèche dans une capsule (ou dans le dispositif de l’inhalateur ⇒ vérifier le compteur de doses).
Une dose de médicament est libérée à chaque utilisation :
en général il faut perforer une capsule, d’appuyer sur un bouton pressoir, de tourner une molette ou d’ouvrir le dispositif
et inspirer profondément pour inhaler le produit.
(on conseille d’expirer profondément avant d’inspirer pour inhaler le produit
puis retenir son souffle quelques secondes avant de respirer normalement)

(lien vers l’image montrant les divers inhalateurs)
Il existe divers modèles : Diskus®, Turbuhaler®, Breezhaler®, Aérolizer ®…
(liens vers vidéo de démonstration < 1 min.)
Aérosols / Nébulisateurs
On exploite aussi cette voie en anesthésie (pour les anesthésiques inhalés) pour sa vitesse d’action et d’élimination (dans cette indication on utilise des vaporisateurs spécifiques à chaque produit que l’on remplit avec le produit anesthésique qui est sous forme liquide).
Transcutanée / transdermique
- Administration Continue et Prolongée
Le patch libère le principe actif de manière constante à travers la peau et dans le sang sur une longue période (24 heures à quelques jours).
⇒ maintien une concentration stable et prolongée sans se soucier de l’horaire des prises ce qui améliore l’observance du traitement.
- Évite le passage Gastro-Intestinal (supprime l’effet du premier passage hépatique) et évite les effets indésirables Gastro-Intestinaux, le médicament passe directement dans la circulation sanguine sans métabolisation hépatique ni dégradation par l’acidité gastrique.
- Alternative en cas de problème de déglutition
- Lenteur[1] d’action (ne convient pas aux situations d’urgence)
- Irritation cutanée possibles, risque de décollement.
- Variabilité d’absorption d’une personne à l’autre, risque de Surdosage en cas de chauffage externe ou de fièvre, la libération du principe actif peut s’accélérer ou si le patient oublie de retirer l’ancien patch avant d’en appliquer un nouveau.
[1] Il faut attendre quelques heures voir 1 jour pour atteindre la pleine efficacité et il persiste une action résiduelle parfois 24 heures après le retrait du patch
Les produits habituellement administrés par cette voie sont :
- Nicotine (sevrage tabagique).
- Scopolamine (prévention du mal des transports / limiter les sécrétions bronchiques en soins palliatifs).
- Trinitrine[2] ou NITRIDERM® (traitement de fond de l’angor)
- Rotigotine (maladie de Parkinson, syndrome des jambes sans repos)
- Fentanyl[3] (antalgique morphinique).
[2] C’est le seul patch dont l’action est rapide (efficace dès 30 minutes et maximum 1 heure d’effet résiduel) et doit être retiré la nuit
[3] Il persiste un effet résiduel plus de 24 heures après le retrait du patch ⇒ surveillance prolongée en cas de surdosage
Mis à jour Août 2025






Vous devez être connecté pour poster un commentaire.