Antiagrégants plaquettaires
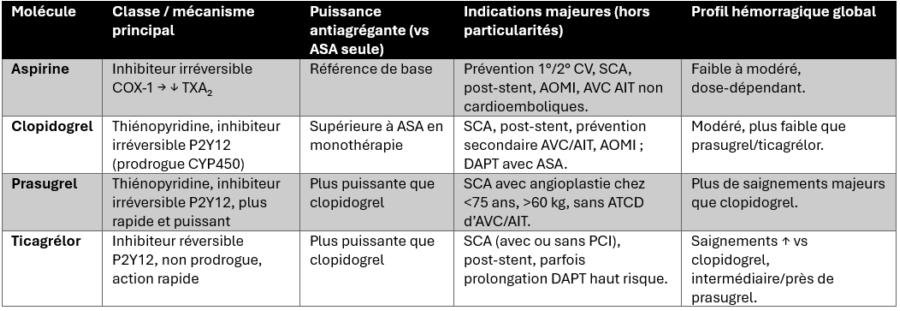
Les principaux antiagrégants plaquettaires en cardiologie sont l’aspirine et les inhibiteurs du récepteur P2Y12 (clopidogrel, prasugrel, ticagrélor). Leur choix repose sur un équilibre entre puissance anti-ischémique et risque hémorragique.
Mécanisme et cinétique
- Aspirine : inhibition irréversible de COX‑1 plaquettaire, blocage durable de la synthèse de TXA₂ jusqu’au renouvellement plaquettaire (~7–10 j).
- Clopidogrel : prodrogue activée par CYP2C19 (variabilité interindividuelle, résistances), effet irréversible sur P2Y12.
- Prasugrel : activation plus rapide et plus complète que clopidogrel, moindre variabilité, inhibition irréversible de P2Y12.
- Ticagrélor : actif d’emblée, liaison réversible P2Y12, effet rapide et intense ; demi‑vie plus courte, prise biquotidienne.
Efficacité clinique (grands messages)
- Par rapport à clopidogrel, prasugrel et ticagrélor réduisent davantage les événements ischémiques (décès CV, IM, AVC) chez les patients SCA, au prix d’un risque hémorragique plus élevé.
- Les plus puissants P2Y12 (prasugrel, ticagrélor) sont donc privilégiés chez le SCA à haut risque ischémique (jeune, stent complexe, diabète), tandis que clopidogrel garde sa place chez les patients plus fragiles ou à haut risque hémorragique.
Tolérance, CI et situations particulières
- Aspirine : risque GI, bronchospasme chez l’asthmatique AINS‑sensible, hémorragies ; CI en cas d’UGD actif, HIC, allergie vraie.
- Clopidogrel : globalement bien toléré, rares neutropénies, purpuras ; prudence si risque hémorragique élevé ou polymorphisme CYP2C19 défavorable.
- Prasugrel : CI après AVC/AIT, prudence forte ≥75 ans ou <60 kg ; réservé aux SCA avec angioplastie chez patients sélectionnés.
- Ticagrélor : dyspnée, bradycardie, interactions CYP3A4 ; CI en cas d’ATCD d’HIC, saignement actif, atteinte hépatique modérée/sévère.
Comment les choisir en pratique (logique générale)
- Prévention secondaire stable (coronarien stable, AVC non cardioembolique, AOMI) : aspirine ou clopidogrel selon contexte, tolérance et recos.
- SCA avec angioplastie : DAPT = aspirine + P2Y12 ; prasugrel ou ticagrélor préférés chez le patient à risque ischémique élevé et risque hémorragique acceptable, clopidogrel sinon.
- Patient âgé/friable, antécédent d’AVC/AIT ou haut risque de saignement : clopidogrel plutôt que prasugrel ; ticagrélor vs clopidogrel discuté au cas par cas.
Thrombolyse
La thrombolyse (fibrinolyse) est un traitement médicamenteux de reperfusion visant à dissoudre un thrombus fibrino-plaquettaire intravasculaire, principalement en phase aiguë d’infarctus du myocarde, d’AVC ischémique ou d’embolie pulmonaire à haut risque.
Ils agissent sur des thromboses artérielles (SCA, AVC ischémique) ou veineuses (EP massive) au prix d’un risque hémorragique systémique, notamment intracrânien.
Principales molécules
- Agents fibrino-spécifiques : altéplase (rt-PA), ténectéplase, rétéplase, privilégiés dans l’IDM avec sus-décalage ST et l’AVC ischémique aigu.
- Agents non spécifiques : streptokinase, plus rarement utilisée aujourd’hui en raison d’un profil d’efficacité et de tolérance moins favorable.
Indications majeures
- Infarctus du myocarde avec sus-décalage ST (STEMI) lorsque l’angioplastie primaire n’est pas réalisable dans les délais recommandés (stratégie de reperfusion pharmaco‑invasive).
- AVC ischémique aigu avec déficit neurologique invalidant, dans une fenêtre thérapeutique généralement ≤ 4 h 30 après le début des symptômes en l’absence de contre‑indication.
- Embolie pulmonaire à haut risque (EP massive avec choc ou hypotension persistante) en l’absence de contre-indications majeures.
Thrombolyse dans l’AVC ischémique
- Les recommandations récentes préconisent une thrombolyse IV (altéplase ou ténectéplase) chez tout patient éligible dans les 4 h 30, avec objectif délai porte‑aiguille ≤ 60 minutes, idéalement ≤ 30 minutes.
- La thrombolyse est combinable avec un traitement endovasculaire (thrombectomie) dans les occlusions de gros vaisseaux lorsque la fenêtre et l’imagerie sont favorables.
Focus AVC ischémique (rt-PA IV)
Pour l’AVC ischémique aigu avec rt-PA IV, les grandes listes AHA/ASA reprennent, dans les 4,5 h :
Absolues (en plus des générales) : Glycémie < 50 mg/dL (hypoglycémie, à corriger avant d’envisager la thrombolyse). Symptômes neurologiques mineurs non invalidants (selon certains protocoles, plutôt « exclusion » que CI absolue).
Relatives : Score NIHSS très élevé (> 25) au-delà de 3 h, comorbidités lourdes, comorbidités hémorragiques non majeures.
Thrombolyse dans l’infarctus ST+
- Indiquée chez le patient avec STEMI si l’angioplastie primaire ne peut être réalisée dans les délais (par exemple > 120 minutes de délai estimé) après contact médical.
- Utilisation préférentielle d’un agent fibrino-spécifique (ténectéplase, altéplase, rétéplase), avec antiagrégants plaquettaire (aspirine + clopidogrel) et anticoagulation (souvent énoxaparine) puis coronarographie systématique entre 2 et 24 h.
Thrombolyse dans l’embolie pulmonaire
- L’EP massive avec choc cardiogénique ou hypotension persistante est l’indication « élective » de la thrombolyse, car la mortalité peut atteindre 30 à 65% sans traitement de reperfusion.
- Les contre‑indications absolues sont strictement limitées (hémorragie active, hémorragie intracrânienne récente), les autres contre‑indications étant discutées au regard du pronostic vital.
Focus EP à haut risque (thrombolyse systémique)
Les recommandations ESC EP 2019 insistent sur la réservation de la thrombolyse aux EP à haut risque (choc/hypotension) et rappellent que les CI sont celles de la thrombolyse systémique cardiologique/neuro :
- On retrouve : AVC < 3 mois, traumatisme crânien ou chirurgie majeure récente, hémorragie active, tumeur intracrânienne, dissection aortique suspectée, etc.
- En cas de CI absolue à la thrombolyse systémique, les guidelines orientent vers embolectomie chirurgicale ou techniques percutanées dirigées cathéter.
Effets indésirables et surveillance
- Complication principale : hémorragie majeure, en particulier hémorragie intracrânienne, imposant une surveillance clinique et tensionnelle intensive les premières 24 heures.
- Toute détérioration clinique aiguë (neurologique, hémodynamique) pendant ou après la thrombolyse doit faire réaliser sans délai une imagerie adaptée (TDM cérébrale, etc.) et conduire à l’arrêt du traitement en cas de suspicion d’hémorragie.
Les contre-indications de la thrombolyse dépendent du contexte (AVC ischémique, EP, SCA, etc.), mais les grands principes se recoupent : tout ce qui augmente fortement le risque d’hémorragie majeure ou intracrânienne est une contre-indication absolue, le reste étant discuté au cas par cas.
Principales contre-indications absolues (thrombolyse systémique)
À adapter selon indication (AVC ischémique, EP à haut risque, SCA) et molécule, mais globalement :
- Hémorragie intracrânienne en cours ou antécédent d’HIC (ou suspicion de HSA).
- Tumeur intracrânienne, malformation artérioveineuse ou anévrisme intracrânien non traité.
- AVC ischémique récent (délai variable selon indication, typiquement < 3 mois pour thrombolyse EP ou SCA).
- Chirurgie majeure ou traumatisme majeur récent (souvent < 3 semaines à 1 mois, selon les recommandations).
- Saignement actif majeur ou coagulopathie connue (plaquettes < 100 G/L, déficit de la coagulation non contrôlé, etc.).
- HTA non contrôlable > 185/110 mmHg pour l’AVC (ou > 180/110 non contrôlée, selon protocoles).
- Suspicion de dissection aortique ou de péricardite hémorragique.
- Utilisation récente d’anticoagulants avec paramètres de coagulation au-dessus des seuils (INR > 1,7 sous AVK, TCA allongé sous héparine, AOD dans les dernières 12–24 h sans antidote).
- Pancréatite hémorragique, hémorragie digestive ou uro-génitale récente majeure.
Principales contre-indications relatives
Situations où le risque hémorragique est accru, mais où la balance bénéfice/risque peut se discuter (ex. EP à haut risque en choc) :
- Âge très avancé (≥ 80 ans) ou fragilité majeure, selon indication et guidelines locales.
- AVC ischémique ancien ou antécédent d’AVC + diabète (en thrombolyse cérébrale, les critères se sont assouplis).
- HTA sévère contrôlée au prix de fortes doses d’antihypertenseurs IV juste avant la thrombolyse.
- Chirurgie ou traumatisme récent « intermédiaire » (ex. chirurgie non majeure > 10–14 jours, plaies importantes mais contrôlées).
- Hémorragie digestive ou uro-génitale ancienne ou mineure, sans récidive récente.
- Grossesse, post-partum récent, rétinopathie sévère, endocardite infectieuse suspectée.
- Ponction récente d’un site non compressible (artère sous-clavière, jugulaire, etc.).
Publication : janvier 2026

Vous devez être connecté pour poster un commentaire.